肝臓がん
肝臓がんとは?
肝臓がんとは肝臓にできる‘がん’の総称です。肝がんと呼ばれることもあります。このうち、肝臓の主な細胞である肝細胞が癌化したものを肝細胞がんと呼び、肝臓がんの約9割を占めます。ここでは、肝細胞がんについて説明します。肝内胆管がんについては、胆管がんのページをご覧ください。
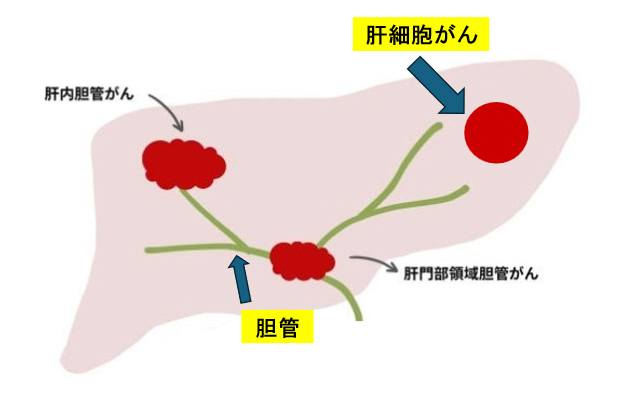
まず肝臓という臓器について説明します。肝臓はお腹の右上に位置し、横隔膜のすぐ下にあります。重さは1-1.5kgあり、体内最大の臓器です。肝臓の下には、門脈という血管が走行しています。門脈を流れる血液には、胃や腸から吸収した栄養をたくさん含んでいます。肝臓に流入した血液は、肝静脈を通り下大静脈から流れ出ます。
肝臓の主な役割は、門脈から流入する血液に含まれる栄養を代謝して体に必要な成分に変えることや脂肪の消化を助ける胆汁を作ることです。胆汁は、肝臓内を走行する胆管を通り胆嚢(たんのう)という袋にいったん入った後に十二指腸に流れ込みます。
2022年のデータでは肝細胞がんによる年間の死亡者数は、約24000人で全てのがんの中で第5位でした。男女別では、男性では第5位、女性では第7位と男性に多いという現状です。
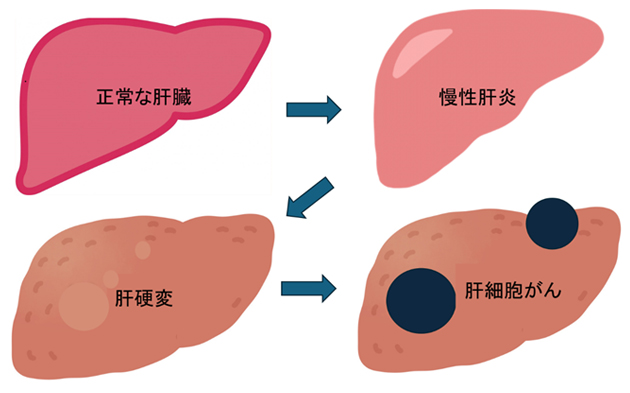
肝細胞がんの発生には、B型肝炎やC型肝炎などのウイルス感染や、飲酒や肥満などにより肝臓に脂肪が過剰にたまった状態(脂肪性肝疾患)が炎症を引き起こし、慢性肝炎や肝硬変に至ることが関係しています。肝硬変とは炎症が長期に亘った結果、肝臓が硬くなった状態のことを表します。肝臓は沈黙の臓器と呼ばれ、肝細胞がんは早期では自覚症状はほとんどありません。そのため、これらのリスク因子を持っている方は、無症状でも定期的に検査を受け、早期発見に努める必要があります。
-
診断・検査
- 血液検査ではAFPやPIVKA-Ⅱという腫瘍マーカーが指標になりますが、慢性肝炎の人や抗生物質を使用されている人、ワーファリンという血をさらさらにする薬などを服用している人では肝細胞がんが無くても腫瘍マーカーの値が高くなる場合があります。
画像検査は腹部超音波検査(腹部エコー検査)で肝臓にがんを疑う像が無いかを評価し、疑わしい影があればCT検査やMRI検査によりさらに詳しく調べます。その際アレルギーなどが無ければ多くの場合は造影剤を用いて検査を行います。また腹部エコーにおいても造影剤を使用することがあり、エコーの造影剤はCT検査やMRI検査の造影剤に対してアレルギーがある患者さんでも使用することができます。 -
治療
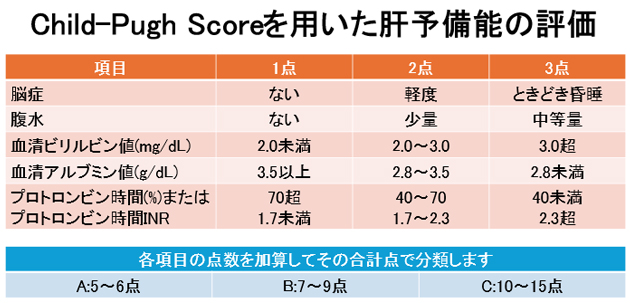
- 肝細胞がんの治療には、手術やラジオ波焼灼療法、肝動脈化学塞栓療法などのカテーテル治療、全身薬物療法、放射線治療などがあります。治療法は、肝臓の機能がどれくらいあるか(肝予備能)、がんの大きさや個数、がんが肝臓の中にある血管や胆管に広がっているか(脈管侵襲)、肝臓以外の臓器に転移があるかにより決まります。肝予備能の評価にはChild-Pugh(チャイルドピュー)分類が用いられます。これは血液検査のアルブミンやビリルビン、プロトロンビンの値に加えて、腹水が貯まっているかどうか、肝性脳症という肝臓で毒素の分解が追いついていない状態かどうかを含めて評価します(下図参照)。
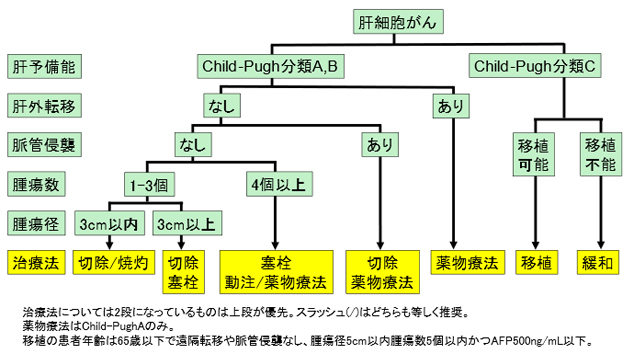
肝細胞がんの具体的な治療法を以下に説明します。なお、治療方針は施設により異なる場合があります。ご不安な場合は当センターを受診していただくか、セカンドオピニオン外来にお越しください。
- ①外科的切除(手術)
- がんとその周りの正常の肝臓の組織を手術により、切除します。基本的には他の臓器への転移が無く、がんが肝臓の局所に限局していることが条件になります。一方で脈管侵襲をきたしている場合や、がんのサイズが大きくても切除の適応になる場合があります。
- ②焼灼療法
- 超音波(エコー)の画像を見ながら、体の外から肝臓に細い針を刺し、電流を流して熱を発生させることにより、がんを死滅させる治療です。主にがんの大きさが3cm以下で個数は3個以内の肝臓内の病変に対して適応になります。焼灼療法にはラジオ波焼灼療法(Radiofrequency ablation:RFA)とマイクロ波焼灼療法(Microwave ablation:MWA)があります。マイクロ波焼灼療法はラジオ波焼灼療法よりも高い周波数を使用し、1回の穿刺でラジオ波焼灼療法よりも広い範囲を早く焼灼できるメリットがあります。当センターでは肝細胞がんの大きさや場所により、ラジオ波焼灼療法とマイクロ波療法を使い分けて、治療を行っています。
- ③肝動脈化学塞栓療法
- 肝臓内にがんが多数存在している場合や3個以下でも切除や焼灼治療ができない場合は肝動脈化学塞栓療法(TACE)を行います。TACEは足の付け根からカテーテルを挿入し、血管を造影しながらカテーテルを進め、がんを栄養する血管を同定します。カテーテルの先端から抗がん剤を注入し、その後塞栓物質を流し、腫瘍に流入する血流を遮断し、がんを死滅させます。最近では腫瘍が多数ある場合や腫瘍のサイズが大きい場合は、TACEを繰り返し行うことにより肝臓の予備能が低下することが懸念されるため、全身薬物療法を先に行い、治療効果を見ながらTACEを追加する傾向にあります。当センターでは、それぞれの患者さんによりTACEと全身薬物療法のいずれを先行させるか、あるいは全身薬物療法中のどのタイミングでTACEを追加するかを週1回のカンファレンスにて検討し、治療方針を決定しています。
- ④肝動注化学療法
- 肝動注化学療法は、足の付け根からカテーテルを挿入し、抗癌剤を直接肝臓に流す治療法です。③のTACEと異なり、塞栓物質は使用しません。短時間(2-3時間)で抗癌剤を流すone shot動注と、抗癌剤を5日間程度かけて投与する持続動注と呼ばれる方法があります。持続投与を行う際は、カテーテルの埋め込みと動注ポートの造設が必要となります。動注ポートとは、先端を肝臓の動脈に留置したカテーテルと、皮下に埋め込んだリザーバーと呼ばれる器具を連結した投与システムです。動注ポートにより、皮膚の上からリザーバーに針をさすだけで、カテーテルを通じて肝臓に直接抗癌剤を流すことができ、外来での治療が可能になります(初回は入院が必要です)。肝動注化学療法は、当センターでは主に遠隔転移の無い脈管侵襲を伴う症例や肝予備能が低下した病変が肝臓内のみの症例に対して行っています。
- ⑤全身薬物療法
- 肝臓以外の臓器にがんが転移している場合や脈管侵襲がある場合に選択されます。薬物療法は主に免疫チェックポイント阻害剤と分子標的薬が用いられます。免疫チェックポイント阻害剤は自分の免疫ががん細胞を攻撃するように働きかけるお薬です。分子標的薬は正常の細胞よりもがん細胞に多く発現している遺伝子やたんぱく質を標的とし、がん細胞の増殖やがん細胞を栄養する血管が新たに作られることを抑えます。
- ⑥放射線治療
- 肝細胞がんの場所やご高齢などの理由で手術や焼灼療法が難しい場合は放射線治療を行います。また、当センターでは脈管侵襲を認める肝細胞がんに対して、薬物療法と放射線治療を併用する場合があります。
- ⑦肝移植
- 肝臓の機能が悪く上記のような治療ができない場合は、条件を満たせば肝臓をまるごと取り出し、元気な方の肝臓を移植する方法があります。移植の適応には年齢やがんの大きさ、個数、遠隔転移や脈管侵襲が無いなどの条件があります。当センターでは肝移植を行っていませんので、適応となる場合は専門機関(大阪の場合は大阪大学医学部附属病院)にご紹介させていただきます。
- ⑧緩和治療
- がんによる痛みやむくみなどの症状を和らげる治療です。肝臓の機能が悪く、がんそのものに対する治療ができない場合は緩和治療が主体となります。
引用
がん情報サービス (https://ganjoho.jp/reg_stat/statistics/stat/summary.html)
日本肝臓学会 肝癌診療ガイドライン 2021年版
肝硬変診療ガイドライン 2020 (改訂第3版)











