直腸がんセンター
- 診療内容 / 実績
2024年5月1日より、「直腸がんセンター」を新設しました。「直腸がんセンター」の設立によって、私たちが目指す直腸がん治療について解説させていただきます。
「直腸がんセンター」の使命
大阪国際がんセンター「直腸がんセンター」は、直腸がんの診断・治療・術後のケアに関して、多職種ケアチームで専門的な医療を提供します。患者さんが、納得し安心して治療を受けられるよう、適切な情報提供と多職種による包括的なサポートを行い、患者さんと家族の視点に立脚した高度な直腸がん医療の提供と開発を目指します。
「直腸がんセンター」の基本方針
- ・エビデンスに基づく適切な医療の提供
- ・患者さんの意思決定を支援する情報提供の充実
- ・多職種ケアチームによる包括的なサポートの実践
- ・患者さんの視点を重視した医療技術の開発と改善
1.エビデンスに基づく適切な医療の提供
- 直腸がんの治療は日々進化しています。当センターでは、国内外の最新のエビデンスを取り入れ、より身体に優しく、より根治性の高い高度な治療を提供しています。
-
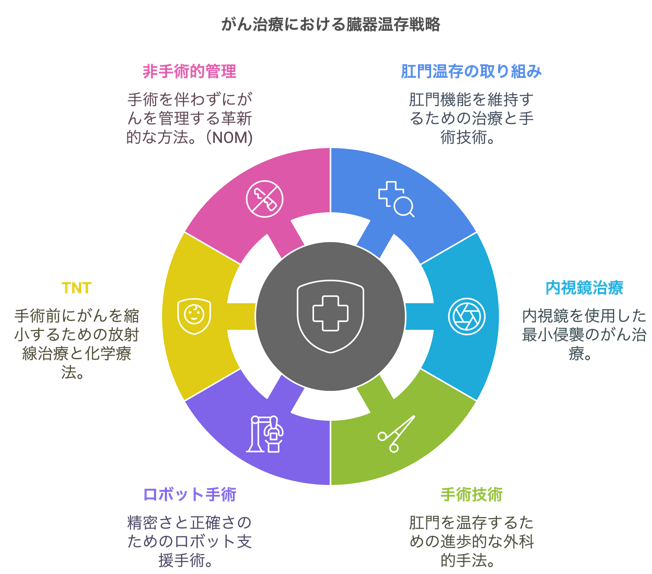
- ●肛門温存の取り組み
-
- ・内視鏡治療(ESD: 内視鏡的粘膜下層剥離術)による治療
- ・可能な限り肛門を残す手術技術(ISR:括約筋間直腸切除術など)
- ・ロボット手術の活用(ダビンチ手術による精密・緻密な手術)
- ・トータル・ネオアジュバント・セラピー(TNT)による直腸温存
- ●バイオマーカーに基づく化学療法
-
- ・腫瘍内科・大腸外科による専門的な治療選択
- ・分子標的薬・免疫チェックポイント阻害薬の適応を適切に評価
- ・治験による新規薬剤の提供
- ●放射線治療
-
- ・放射線腫瘍科による専門的な治療選択
- ・強度変調放射線治療(IMRT)・強度変調回転放射線治療(VMAT)の導入
- ・個々の患者さんに適した照射エリアの設定
- ●術後合併症を最小限に抑える
-
- ・術前リハビリ(プレハビリテーション)で、術後回復を早める
- ・ロボット手術による低侵襲手術の推進
- ・術後1日目よりリハビリ開始
- ・早期社会復帰を目指したクリニカルパス
2.患者さんの意思決定を支援する情報提供
患者さんとご家族が納得して治療を選択できるよう、適切な情報提供を行います。
- ●わかりやすい医療情報の発信
-
- ・直腸がんの基礎知識(発生原因・症状・診断方法)
- ・治療の選択肢(手術・放射線・化学療法の概要)
- ・術後の生活(ストーマ・排便障害など)
- ●セカンドオピニオンの対応
-
- ・他の医療機関の意見を聞きたい方への情報提供
- ●患者さんの不安を軽減するためのサポート
-
- ・相談窓口の設置
- ・術前・術後の生活ガイド
3.患者さん・家族・医療チームが共に歩む医療
がんを治すだけではなく、「その後の生活をどう快適にするか」が当センターの重要なテーマです。患者さんとその家族が、納得し、安心して治療を受けられる環境を整えることも、私たちの重要な役割と考えています。
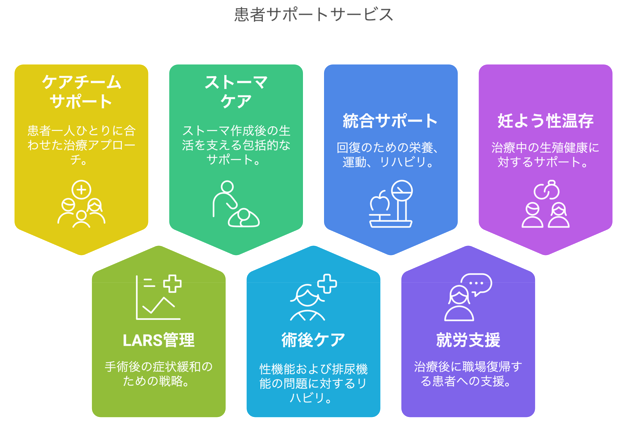
- ●多職種ケアチームによるサポート体制
-
- ・患者さん一人ひとりに合わせた治療の提供
- ・医師・看護師・薬剤師・管理栄養士・理学療法士・心理カウンセラー・医療ソーシャルワーカーが連携
- ●LARS(低前方切除症候群)への対策
-
- ・直腸切除術後の症状緩和
- ・患者ごとに適切なリハビリを提供
- ・排便コントロールを改善する薬物療法、食事指導、リハビリ療法の充実
- ●ストーマ(人工肛門)のトータルケア
-
- ・作ることがゴールではなく、その後の生活を支える
- ・ストーマ外来での継続的フォローアップ
- ・患者会(オストメイト)との連携による、情報交換の場の提供
- ●術後の性機能・排尿機能のケア
-
- ・直腸がん手術後の性機能障害・排尿障害のリハビリに対応
- ・必要に応じて泌尿器科・婦人科とも連携
- ●栄養・運動・リハビリを一体化したサポート
-
- ・術後の回復を早める栄養指導(食事の工夫)
- ・腸の動きを正常化させるリハビリ(排便トレーニング)
- ・生活復帰を促す運動療法(ウォーキング・ストレッチ指導)
- ●就労支援と社会復帰のサポート
-
- ・直腸がんの治療後も、患者さんが社会で活躍できるよう、就労支援を行います。
- ・休職・復職のスケジュール相談
- ・排便コントロールのアドバイス
- ●妊よう性(生殖機能)温存に向けたサポート
-
- ・AYA世代の治療に対応
- ・精子・卵子・受精卵の凍結保存についての相談
- ・放射線治療や化学療法の影響と予防策
- ・治療後に妊娠を希望する患者さんへの情報提供
4.直腸がんに対する手術
直腸がんの術式は肛門から腫瘍までの距離によって決まります。
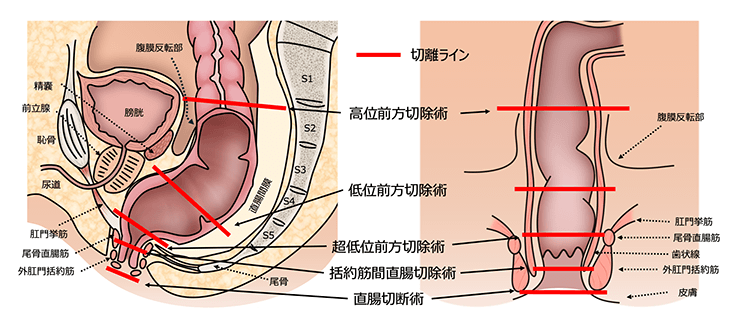
- ●直腸がん標準手術
-
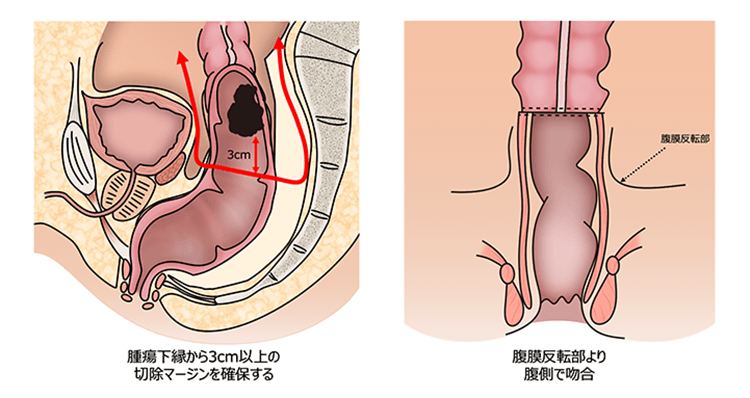
- 低位前方切除術(LAR, Low Anterior Resection)
- 直腸上部~中部のがんに適応。肛門を温存し、腸管を吻合して自然排便を維持します。
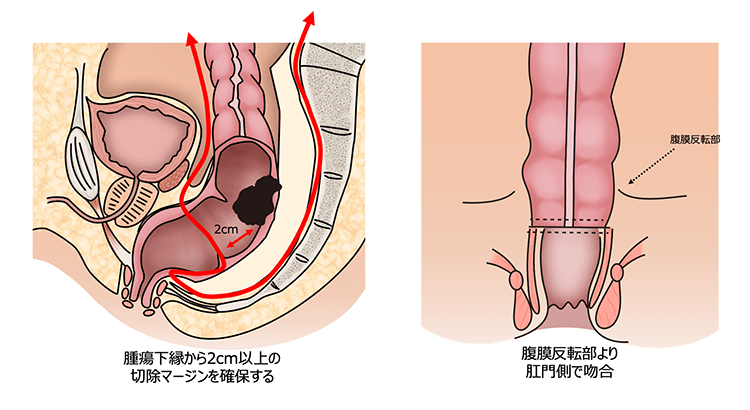
- 超低位前方切除術(sLAR, Super-low Anterior Resection)
- 直腸下部のがんに対しても肛門温存を目指す手術。吻合部のリスクに応じ、一時的ストーマ造設を併用することがあります。
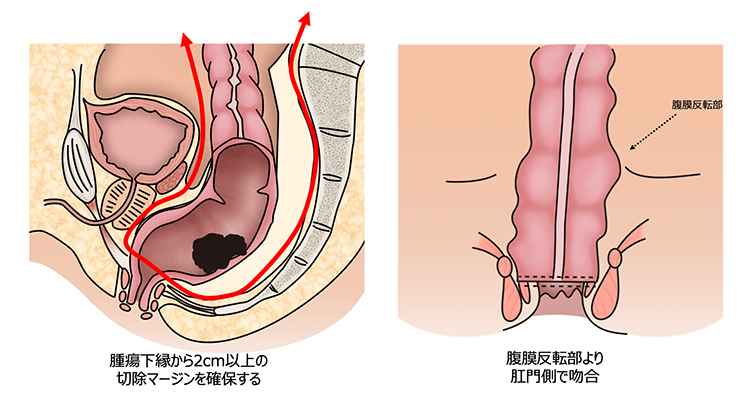
- 括約筋間切除術(ISR, Intersphincteric Resection)
- 肛門括約筋の一部を切除しながら、できる限り肛門機能を残す高度な肛門温存術式です。
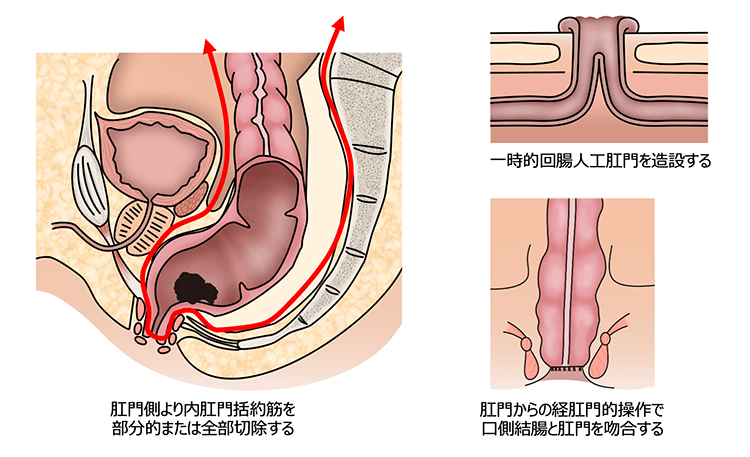
- 腹会陰式直腸切断術(Miles手術)
- 肛門括約筋に腫瘍浸潤がある場合、直腸と肛門を含めて切除し、永久的人工肛門(ストーマ)を造設します。
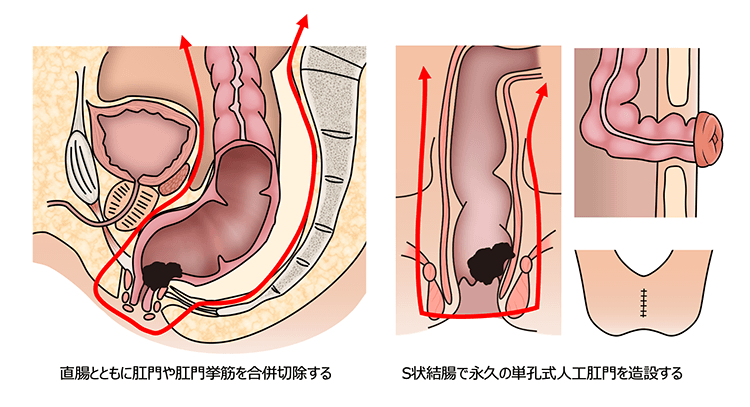
- 骨盤内蔵全摘術
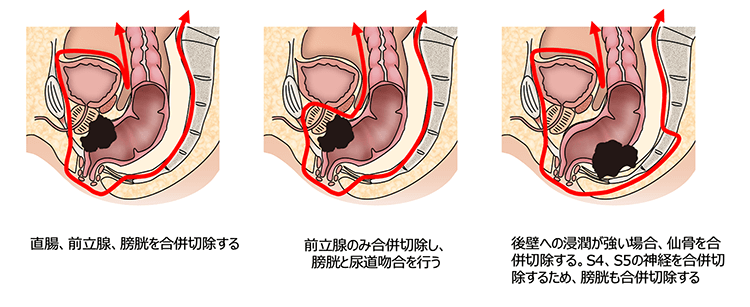
- 他臓器(前立腺、膣、膀胱)に浸潤している場合、直腸肛門に加えて膀胱と他臓器(前立腺、膣、膀胱)を一緒に切除する術式です。
- ●直腸間膜全切除/TME(Total Mesorectal Excision)の徹底
- 直腸がん根治手術では、直腸間膜全切除(TME)が基本手技です。
直腸周囲の脂肪組織、リンパ節、血管、神経叢を包む間膜を鋭的に一括切除することで、局所再発率を著明に低下させます。 - ●神経温存と合併切除
-
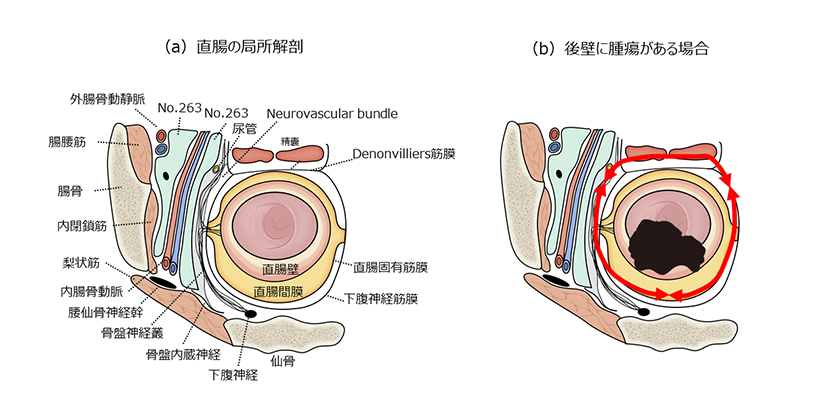
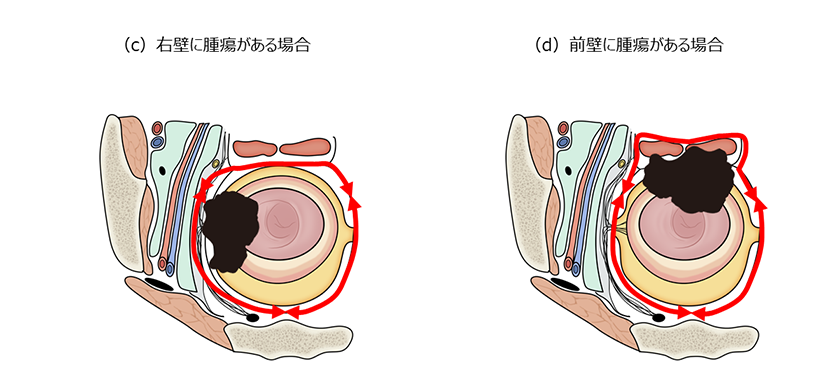
直腸がんの手術では、がんを確実に取り切るために、がんから1mm以上離れた安全なラインで切除することがとても大切です。
この図は、がんのできた場所(後ろ側・右側・前側)によって、どこをどのように切り取るかを変えていることを示しています。また、直腸の周りには、排尿や性機能を守る大切な神経があります。手術では、がんから離れた神経はできるだけ傷つけないように工夫しています。
一方で、がんが神経や近くの臓器(膀胱、前立腺、子宮など)に広がっている場合は、これらも一緒に切除する必要があり、がんを完全に取り除くことを優先します。患者さん一人ひとりのがんの位置や広がりに応じて、「機能を守ること」と「根治を目指すこと」のバランスを取りながら、最適な手術方法を選んでいます。
- ●側方リンパ節郭清(LLND)
- 直腸下部(Rb領域)の進行がんでは、骨盤側壁に存在する「側方リンパ節(内腸骨動脈周囲、閉鎖リンパ節)」への転移リスクが高まります。
MRIで側方リンパ節腫大(短径≧7mm)が疑われる場合や、臨床的N陽性例では、「TMEに加えて側方リンパ節郭清(LLND)」を施行することが推奨されます。
LLNDにより局所再発リスクを低減し、根治性を高めることができます。
日本では標準治療の一環として位置づけられています。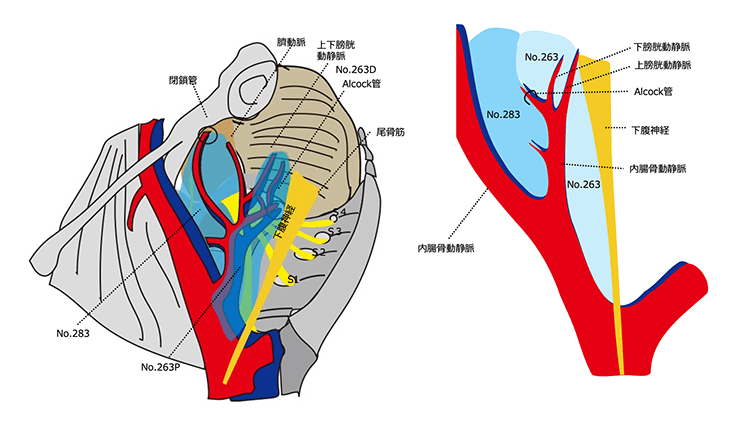
- ●縫合不全対策
- 低位直腸吻合では、吻合部にストレスが集中し、「縫合不全(anastomotic leakage)」のリスクが高まります。
縫合不全対策として、以下が重要です。- ・一時的ストーマ(保護的イレオストミー/コロストミー)の造設
吻合部の負荷を減らし、縫合不全発生時の重症化を防ぎます。 - ・吻合部血流の評価(蛍光インジシアニング(ICG)法など)
リアルタイムで血流確認を行い、安全な吻合を行います。 - ・術後の適切なドレナージ管理と感染対策
ドレーン留置により早期に縫合不全兆候を把握します。 - ・術式選択の慎重な判断
高度な局所進展例では、無理な吻合を避け、腹会陰式直腸切断術(Miles手術)を選択する場合もあります。
- ・一時的ストーマ(保護的イレオストミー/コロストミー)の造設
5.患者の視点に立脚した高度な直腸がん医療の提供と開発
直腸がんの治療は、患者さんの生活に大きな影響を与えるため、当センターでは、治療後のQOL(生活の質)を改善を目的とした治験や臨床試験にも取り組んでいます。
- ●患者さんの声を活かした医療の改善
-
- ・実際の経験者のフィードバックをもとに、治療・術後ケアの質を向上
- ・ストーマケアやLARS(低前方切除症候群)のリハビリを強化
- ●新しい治療技術の開発と評価
-
- ・国内外の医療機関と連携し、肛門温存手術や術前治療(TNT)の効果を臨床試験として検証
- ・新規薬剤による治療開発を治験として実施
- ・低侵襲手術(腹腔鏡・ロボット手術)の技術向上
- ●新しい治療:下部直腸腫瘍に対する低侵襲治療「経肛門内視鏡的筋層切除術」
- リンパ節転移のない早期の下部直腸がん・下部直腸神経内分泌腫瘍は、基本的には内視鏡治療で治癒が見込めます。しかし、何かしらの影響で粘膜下層に線維化が起きると、腫瘍が深部で固有筋層と固くくっついた状態になります。この場合、従来の内視鏡的粘膜下層剥離術では腫瘍が腸管側に残ってしまうことがあります。経肛門内視鏡的筋層切除術はこの課題を克服する方法です。内視鏡で固有筋層の一部を一緒に切り取ることで垂直切除断端の安全性を確保して、切除断端に腫瘍を露出させないように切除することが可能です。
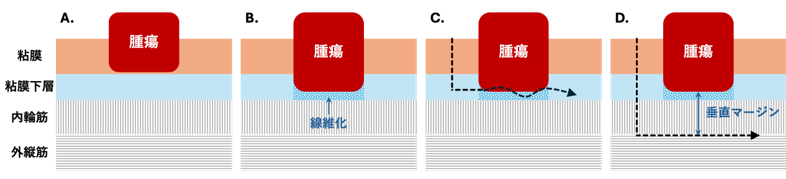
図1. 直腸腫瘍の線維化と内視鏡治療時の剥離深度
A. 線維化のない腫瘍 B. 線維化のある腫瘍 C. 内視鏡的粘膜下層剥離術 D. 経肛門内視鏡的筋層切開術
技術的難度が高いこともあり標準治療ではありませんが、肛門機能温存の面でメリットのある治療ですので、当院では臨床研究として行なっています。ご希望の方は消化管内科でご相談ください。
- ●新しい治療:TNTと直腸温存
-
直腸がん、とくに肛門に近い直腸がんや、再発リスクが高い局所進行直腸がんに対する治療は、近年大きく変化しています。
これまでは、手術によって直腸を切除することが治療の中心でした。現在も、根治を目指すうえで手術は重要な治療です。一方で、直腸の手術では、病気の場所や進行度によって、人工肛門、排便機能の変化、排尿・性機能への影響などが問題となることがあります。
近年、海外を中心に注目されている治療戦略に、TNT:Total Neoadjuvant Therapy、トータル・ネオアジュバント・セラピーがあります。TNTとは、手術の前に、放射線治療と抗がん剤治療を計画的に組み合わせて行う治療戦略です。
TNTの目的は、がんを小さくすること、骨盤内での再発リスクを下げること、全身に広がる可能性のある微小ながん細胞を早い段階から治療することです。治療がよく効いた場合には、内視鏡検査、MRI検査、直腸診などで、がんが見えない状態になることがあります。これを臨床的完全奏効:cCRと呼びます。
cCRが得られた一部の患者さんでは、すぐに直腸を切除せず、慎重に経過をみるWatch-and-WaitまたはNon-operative management:NOMという選択肢が検討されることがあります。これは「治療しない」という意味ではなく、手術をいったん行わず、定期的な診察、内視鏡検査、MRI検査、CT検査、腫瘍マーカー検査などを組み合わせて、非常に慎重に観察する方法です。
海外の臨床試験では、TNT後に直腸を温存できる患者さんが一定数いることが報告されています。たとえばOPRA試験では、TNT後に完全奏効またはそれに近い反応が得られた患者さんにWatch-and-Waitを行い、長期的に約半数で直腸温存が可能であったことが報告されています。ただし、Watch-and-Wait中に局所再増殖が起こることがあり、その多くは治療後2年以内に発見されます。早期に発見できれば救済手術が可能な場合が多い一方で、すべての患者さんに安全に適用できる方法ではありません。
直腸を温存できれば、人工肛門を避けられる可能性や、排便機能・生活の質を保てる可能性があります。しかし、Watch-and-WaitやNOMを安全に行うためには、治療効果を正確に判定する専門的な診断、厳密なフォローアップ体制、再増殖を早期に発見して対応できる外科・腫瘍内科・放射線治療科・画像診断科の連携が不可欠です。
なお、TNTやNOMは海外では標準治療の一つとして位置づけられつつあります。ASCOの2024年ガイドラインでは、MRI評価後、下部直腸がんや局所再発・遠隔転移のリスクが高い局所進行直腸がんに対して、TNTを初回治療として提示すべきとされています。また、cCRが得られた患者さんでは、手術に代わる選択肢としてNOMについて話し合うことができるとされています。
一方で、日本の大腸癌治療ガイドライン2024年版では、TNTの通常診療としての一律な実施は慎重であるべきとされており、NOMについても現時点では安易に行うべきではなく、明確なプロトコールと客観的な評価基準を備えた臨床研究として行うべきとされています。
大阪国際がんセンター直腸がんセンターでは、患者さんの病状、がんの位置、治療効果、全身状態、ご希望を丁寧に確認しながら、手術、TNT、臨床研究としての直腸温存戦略など、複数の選択肢について慎重に検討しています。直腸温存を目指す治療は、すべての患者さんに適した方法ではありませんが、条件が合う場合には、生活の質を保ちながら根治を目指す新しい治療選択肢となる可能性があります。
※TNT:Total Neoadjuvant Therapy。手術の前に、放射線治療と抗がん剤治療を集中的に行う治療戦略です。
※Watch-and-Wait / NOM:治療後にがんが見えない状態、すなわち臨床的完全奏効:cCRと判断された場合に、すぐに手術を行わず、厳密な検査で慎重に経過をみる方法です。
※TNTおよびNOMは、日本の大腸癌治療ガイドライン2024年版では標準治療として一律に推奨されているものではありません。当センターでは、適応を慎重に判断し、臨床研究として実施しています。
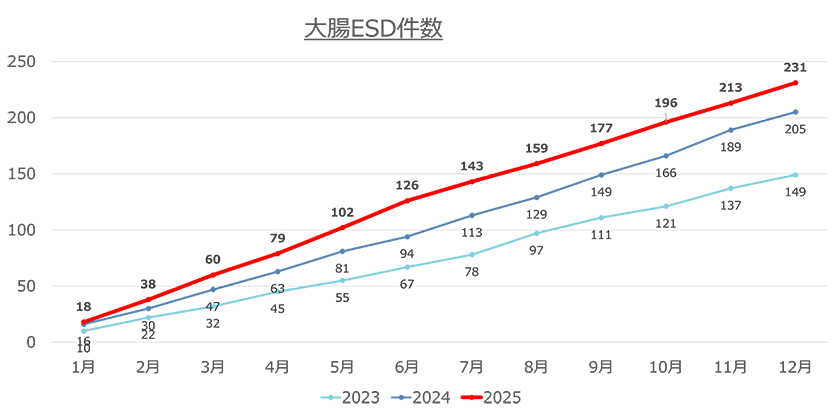
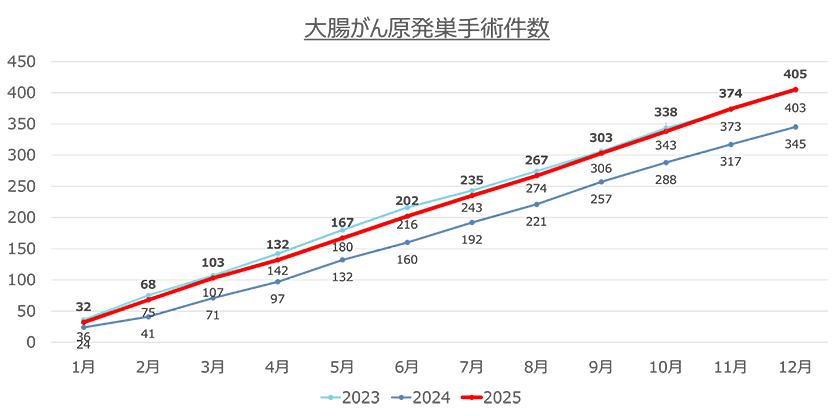
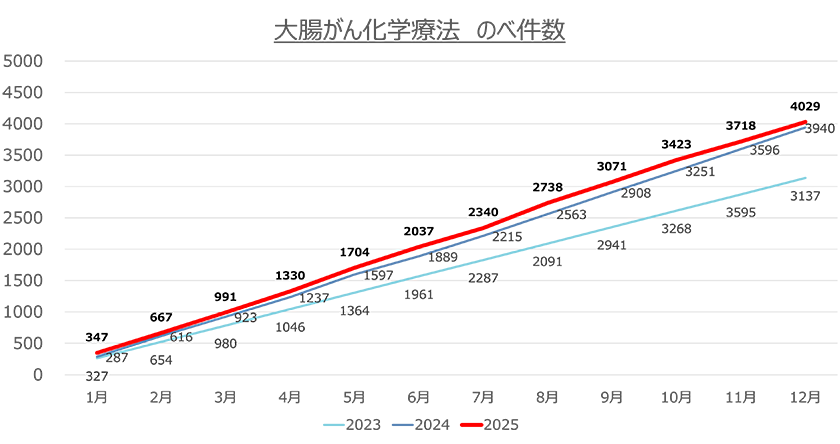
6.治療実績(2025年)
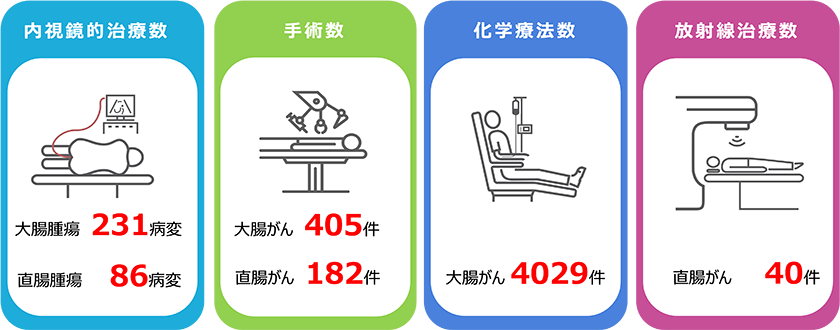
- ・内視鏡的治療(ESD)数:大腸腫瘍 231病変、直腸腫瘍 86病変
- ・手術数:大腸がん 405件、直腸がん 182件
- ・化学療法数:大腸がん 4029件
- ・放射線治療数:直腸がん 40件
7.ケアチームの構成
- ・更新日:2026年5月1日
- ・参照ガイドライン:大腸がん治療ガイドライン 2024年版 (金原出版)
監修:大腸外科 科長 /直腸がんセンター センター長 賀川義規(日本外科学会専門医、日本消化器外科学会専門医、大腸肛門病学会専門医 、消化器病学会専門医、日本内視鏡外科学会技術認定医、日本内視鏡外科学会ロボット手術プロクター、大腸癌治療ガイドライン2024年版協力者など)













