婦人科
- 診療内容 / 実績
- スタッフ紹介
- 外来診療表
がんを患った女性に対して優しいケアを心がけています。
私たちは、婦人科領域の悪性腫瘍を中心に、婦人科疾患の診断と治療を行っています。診断に際しては、画像診断(MRI・CT・PETなど)や病理診断の専門医とも連携して正確性を追求するとともに、治療方針についてのカンファレンスを定期的に行い、世界標準また先進的な治療を提供するように心がけています。
早期がんに対しては、積極的に臓器温存(妊孕性温存を含む)を図り、縮小手術で完全治癒を目指しています。また、ロボット支援下手術や腹腔鏡手術を積極的に採用することで、患者さんの体への負担を軽減するとともに、術後の生活の質(QOL)の向上にも努めています。
進行がんに対しては、徹底的な手術摘出に化学療法と放射線治療を組み合わせた集学的治療を精力的に行い、本邦でも有数の治療成績をあげています。
高度な医療技術の開発を担う特定機能病院として、未承認薬の治験や医療機器の開発、また新規の手術療法の開発にも力を入れています。
治療ポリシー
豊富な実績と経験に基づき、安心・安全な治療を行います。
科学的根拠に基づいた世界標準の診断法・治療法を提供します。
可能な限り、患者さんの体への負担の少ない(低侵襲な)治療法を選択します。
よりよい治療が提供できるよう、研究も積極的に行います。
主要疾患
子宮頸がん・子宮体がん・卵巣がんなどの婦人科悪性腫瘍
子宮頸部異形成・子宮内膜増殖症などの前がん病変
主な治療について
婦人科がんの治療の根幹は手術療法です。当センター婦人科では、保険承認されている全ての手術(腟式・開腹・ロボット・腹腔鏡など)が実施可能です。
保険承認されていない術式につきましても、患者さんにとって有用と考えられるものは、当センター独自の取り組み(自由診療)として実施しています。詳しくは「当センター独自の取り組み」をご覧ください。
―子宮頸がん
子宮頸がんに対して、手術療法と放射線治療を中心とした集学的治療を行い、根治を目指します。また、若年の患者さんには妊孕性温存(妊娠可能性を残す)手術を積極的に実施しています
| 進行度 | 治療法 | 入院・外来 | 治療日数(目安) | |
|---|---|---|---|---|
| 前がん病変 | CIN2(レーザー蒸散術・LEEP) | 外来 | 1日 | |
| CIN3(円錐切除) | 入院 | 3日 | ||
| Ia期 | 円錐切除 | 入院 | 3日 | |
| 単純・準広汎子宮(頸部)全摘 | 開腹 | 入院 | 7日 | |
| 腟式 | 入院 | 4日間 | ||
| vNOTES | 入院 | 4日間 | ||
| 腹腔鏡 | 入院 | 5日間 | ||
| Ib・II期 | 広汎子宮(頸部)全摘+骨盤リンパ節郭清 | 開腹 | 入院 | 14日間 |
| 腹腔鏡 | 入院 | 10-14日間 | ||
| 術後放射線治療 | 入院・外来 | 6週間 | ||
| 根治的放射線治療 | 入院・外来 | 6週間 | ||
| III-IVa期 | 根治的放射線治療 | 入院・外来 | 6週間 | |
| IVb期 | 化学療法 | 入院・外来 | 症例毎に異なる | |
![]()
- レーザー蒸散術・LEEP
- CIN2に対する治療で、外来で行うことが可能です(対象は一部の患者様に限られます)
- 子宮頸部円錐切除術
- CIN3に対する治療で、お腹を開くことなく患部のみを腟からアプローチして切除します。この術式は、妊孕性温存希望のある子宮頸がんIa期に対しても実施する場合があります。
- 単純または準広汎子宮(頸部)全摘術
- ・子宮頸がんIa期に対する標準的な手術です。
・妊孕性の温存を希望する方には、子宮頸部のみを摘出し、子宮体部と腟管をつなぎ合わせる頸部切除も行っています。
・手術の方法には、開腹手術・腟式手術・内視鏡手術(腹腔鏡・vNOTES)がありますが、病状や体格、また患者さんと相談の上、適切な方法を選択します。内視鏡手術(腹腔鏡・vNOTES)の詳細は、「当センターにおける低侵襲手術」をご覧ください。 - 広汎子宮(頸部)全摘術+骨盤リンパ節郭清術
- ・子宮頸がんIb~II期に対する標準的な手術です。子宮頸部のまわりを広く摘出します。骨盤リンパ節摘出も合わせて行います。組織型や年齢に応じて卵巣温存も可能です。
・妊孕性の温存を希望する方には(腫瘍径が2cm未満でリンパ節転移がない場合)、子宮頸部のみを摘出し、子宮体部と腟管をつなぎ合わせる広汎頸部切除も実施しています。「当センター独自の取り組み」もご覧ください。
・手術の方法には、開腹手術と腹腔鏡手術があります。腹腔鏡手術は、早期の子宮頸癌(大きさが2cm未満)で明らかなリンパ節転移のない方を対象としています。 - 術後放射線治療
- 子宮頸がんIb~II期に対する手術後(4-6週内)に、再発予防を目的として行われます。通常は、外部照射(体外から照射する)に少量の抗がん剤を併用した「同時放射線化学療法」として実施します。
- 根治的放射線治療
- 子宮頸がんIb~IVa期に対する標準治療です。いわゆる「切らずに治す」治療法です。通常は、外部照射(体外から照射する)と内部照射(子宮内に器具を留置して内部から照射する)の組み合わせに、少量の抗がん剤を併用した「同時放射線化学療法」として実施します。I-II期に対する治療効果は手術療法と同等です。
- 化学療法
- 進行がん(IVb期)に対する有効な治療法です。抗がん剤を点滴投与し、腫瘍の縮小・消失を図ります。用いられる薬剤や投与回数は、腫瘍の性質や患者さんの体調に応じて決定されます。
―子宮体がん
子宮体がんに対して、手術療法を中心とした集学的治療を行い、根治を目指します。
| 進行度 | 治療法 | 入院・外来 | 治療日数(目安) | |
|---|---|---|---|---|
| I―III期 | 子宮全摘 | 開腹 | 入院 | 7日 |
| 腹腔鏡・ロボット | 入院 | 5日間 | ||
| 子宮全摘+リンパ節郭清 | 開腹 | 入院 | 10-14日間 | |
| 腹腔鏡・ロボット | 入院 | 7-10日間 | ||
| 術後補助化学療法 | 入院・外来 | 進行度により異なる | ||
| IV期 | 化学療法±放射線治療 | 入院・外来 | 症例毎に異なる | |
![]()
- 子宮全摘術
- 単純子宮全摘術と広汎子宮全摘術があります(手術の詳細は子宮頸がんの項をご覧ください)。広汎子宮全摘術はII期の子宮体がんのみが対象で、開腹手術です。単純子宮全摘術には開腹手術、腹腔鏡手術、ロボット手術があり、病状や体格に適した方法が選択されます。腹腔鏡手術やロボット手術については、「当センターにおける低侵襲手術」もご覧ください。
- リンパ節郭清術
- 子宮体がんは、骨盤内と傍大動脈領域のリンパ節に転移することが知られています。どの範囲までリンパ節を摘出するか(骨盤のみ・骨盤~傍大動脈リンパ節)は、病気の進み具合によって決定されます。
開腹手術と内視鏡手術(腹腔鏡・ロボット)がありますが、病状や体格に適した方法が選択されます。内視鏡(腹腔鏡またはロボット)を用いた手術の一部は自由診療(全額自己負担)です。詳しくは「当センター独自の取り組み」をご覧ください。 - 術後補助化学療法
- 子宮体がんI~III期に対する手術後に、再発リスクが高い方に対して、再発予防を目的として行われます。数種類の抗がん剤を点滴投与しますが、用いられる薬剤や投与回数は、腫瘍の性質や患者さんの体調に応じて決定されます。
- 化学療法±放射線治療
- IV期がんの治療法は一律に定まっている訳ではなく、それぞれの病態に応じて、化学療法と放射線治療を組み合わせた個別化治療が適用されます。抗がん剤の種類や投与回数、また放射線治療の方法や照射回数は、腫瘍の性質や患者さんの体調に応じて決定されます。
―卵巣・卵管・腹膜がん
卵巣・卵管・腹膜由来のがんは治療法が共通です。これらのがんは進行した状態で見つかることが多いですが、手術と化学療法を組み合わせた集学的治療で根治を目指します。
| 進行度 | 治療法 | 入院・外来 | 治療日数(目安) | |
|---|---|---|---|---|
| I~III期 | 根治的手術 | 開腹 | 入院 | 14日間 |
| 腫瘍減量手術 | 開腹 | 入院 | 症例毎に異なる | |
| 審査腹腔鏡手術または試験開腹術 | 開腹・腹腔鏡 | 入院 | 数日~7日 | |
| 化学療法(術前・術後) | 入院・外来 | 進行度により異なる | ||
| IV期 | 化学療法±腫瘍減量手術 | 入院・外来 | 症例毎に異なる | |
![]()
- 根治的手術
- 腫瘍の完全摘出を目的とした手術です。単純子宮全摘術+両側付属器摘出術+大網切除術が基本ですが、多くの場合、リンパ節郭清術(骨盤および傍大動脈リンパ節)も実施されます。
内視鏡(腹腔鏡またはロボット)を用いた手術も実施していますが、これらは自由診療(全額自己負担)です。詳しくは「当センター独自の取り組み」をご覧ください。 - 腫瘍減量術
- がんを完全に摘出できない場合に、がんを可能な限り取り除く(がんの体積を少さくする)手術のことです。腫瘍を減量すると術後化学療法の効果が高くなるといわれています。卵巣、卵管、子宮に加え、腹膜、腸管また横隔膜の切除も行う場合があります。
- 試験開腹術または審査腹腔鏡手術
- がんが腹腔内に広がり、摘出も減量もできない進行例に対して行う手術です。開腹の場合を試験開腹術、腹腔鏡を用いる場合を審査腹腔鏡手術と呼びます。この手術によって、がんの一部組織を採取し、がんの性質(組織型や腫瘍の由来臓器)を診断するとともに、腫瘍の広がりの程度を直視下に観察します。
- 化学療法(術前・術後)
- 術前または術後に、抗がん剤を点滴投与し、腫瘍の縮小・消失を図ります。手術で完全切除されている場合には、将来の再発を予防するために抗がん剤が投与されます。用いられる薬剤は、がんの性質に応じて選択されます。投与回数は、腫瘍の進展度によって異なります。
当センターにおける低侵襲手術 (Minimally invasive surgery)
手術は侵襲(体に対するダメージ)を伴います。当センターでは、侵襲を最小限にするため、低侵襲手術を積極的に実施しています。
- ―腹腔鏡手術
-
臍と下腹部に5-10mm程度の小切開を置き、そこからカメラと鉗子を挿入して手術を行うものです。整容性に優れるだけでなく、開腹手術よりも低侵襲であるため、術後の痛みや合併症の頻度が低く、入院期間が短いため早期の社会復帰が可能です。婦人科がんに対する腹腔鏡手術は、早期子宮体がんが2014年に、早期子宮頸がんが2018年に保険適応となっており、当科でも積極的に実施しています。
- ―ロボット支援下手術
-

腹部の小さな穴から挿入したカメラと鉗子をロボットのアームに取り付け、執刀医が専用の画面を見ながら、ロボットアームを動かして行う手術です。
ロボット手術は、腹腔鏡手術と同様に低侵襲ですが、奥行きがある3次元ハイビジョンモニターを見ながら行いますので、二次元モニターを用いた腹腔鏡手術より、視認性が高くなります。またロボットの鉗子は、腹腔鏡の鉗子に比べて関節機能が優れ、人の手指と同じように操作でき、より複雑で精緻な手術が可能です。
狭い骨盤内で行う婦人科悪性腫瘍手術は、ロボット手術が真価を発揮する領域の一つといわれており、今後の婦人科内視鏡手術の主軸を担うものと期待されています。婦人科がんに対するロボット支援下手術は、早期子宮体がんが2018年に保険適応となっており、当科でも積極的に実施しています。 - ―vNOTES(Vaginal Natural Orifice Translumenal Endoscopic Surgery:腟式自然開口部経管腔的内視鏡手術)
-
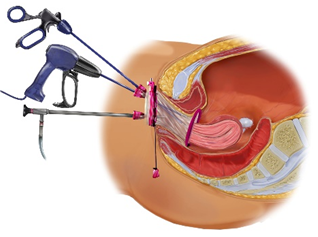
お腹を切らない新しい腹腔鏡手術です。腹腔鏡のカメラや鉗子などを全て腟から挿入し、子宮や卵巣の腫瘍を腟から取り出す術式です。お腹に傷を作らないので、術後の痛みが軽く、腹腔鏡手術よりさらに低侵襲な手術といえます。当科では、2022年から同術式を実施しており、子宮筋腫等の良性子宮疾患、良性卵巣疾患、初期の子宮がんが対象です。
当センター独自の取り組み
1.高難度新規医療技術
当センターは、高度な医療技術の開発にも積極的に取り組む特定機能病院です。婦人科では、先進的な治療として、下記の内視鏡手術(保険適用外)を全国に先駆けて実施しています。自由診療(全額自己負担)になりますが、体への負担が少なく、早期の社会復帰が可能です。これらの先進的な医療は、当センターの高難度新規医療技術審査委員会の承認の下に、適格性を慎重に吟味した上で実施しています。
- ―再発・残存子宮頸がんに対するロボット支援下広汎子宮全摘術
- 放射線が照射された領域に再発・残存した子宮頸がんは、手術の難易度が高く、殆どの施設で化学療法が選択されているのが現状です。手術は限られた施設でのみ実施されていますが、通常は開腹で行われ、大きな侵襲を伴います。当センターでは本病態に対し、独自の取り組み(自由診療)として、ロボット支援下の広汎子宮全摘術を実施しています。
- ―子宮体がん・子宮頸がん・再発婦人科がんに対する内視鏡下の傍大動脈リンパ節郭清術
- 傍大動脈リンパ節郭清の多くは開腹術として実施されており、恥骨から剣状突起までの皮膚切開が大きな課題です。当センターでは、体への負担を軽減すべく、独自の取り組み(自由診療)として、子宮体がん・子宮頸がん・再発婦人科がんに対する内視鏡下(ロボットまたは腹腔鏡)の傍大動脈リンパ節郭清術を実施しています。
- ―卵巣がんに対する内視鏡下の根治術
- 良性卵巣腫瘍を疑って手術を実施した後に、卵巣がんが判明した患者さんを対象としています。残存する対側の卵管卵巣、子宮、大網、骨盤及び傍大動脈リンパ節の摘出を内視鏡(ロボットまたは腹腔鏡)を用いて行います。保険適用の開腹手術(恥骨からみぞおちまで)に比べ、患者さんの体への負担は大幅に軽減されます。
2.子宮頸がんに対する妊孕性温存手術(後腹膜アプローチによる頸部切除)
妊孕性の温存を希望する早期子宮頸がん患者さんに対して、子宮頸部のみを摘出し、子宮体部と腟管をつなぎ合わせる手術を行っています。単純頸部切除と広汎頸部切除の二つがあり、当院では腟式・開腹・後腹膜の3つのアプローチが可能です。特に、後腹膜アプローチによる手術は、当センターが独自に開発・実施している術式で、腹腔内に一切入らずに子宮頸部とリンパ節を摘出するため、卵管周囲の癒着(不妊の原因の一つ)が起こりにくいというメリットがあります。
3.リスク低減卵管卵巣摘出術
遺伝性乳がん卵巣がん症候群(HBOC)と診断された患者さんを対象とした腹腔鏡手術です。がんを発症する前に卵巣と卵管を切除します。当センターでは、2018年から本術式を実施しており、実施件数は本邦でもトップクラスです。
診療実績
新規 悪性腫瘍症例 診療実績(2017-2023年)
| 治療年 | 子宮頸癌 | 子宮体癌 | 卵巣癌 | 外陰癌 | 腟癌 | 総数 | |||||||||||||||
| 総数 | 手術 | RT | 総数 | 腹腔鏡 | ロボット | ||||||||||||||||
| 2017 | 88 | 61 | 26 | 83 | 30 | – | 55 | 5 | 4 | 235 | |||||||||||
| 2018 | 80 | 46 | 25 | 78 | 3 | – | 63 | 6 | 3 | 230 | |||||||||||
| 2019 | 78 | 43 | 25 | 81 | 30 | – | 58 | 6 | 1 | 224 | |||||||||||
| 2020 | 98 | 51 | 44 | 77 | 24 | – | 79 | 2 | 2 | 258 | |||||||||||
| 2021 | 124 | 51 | 46 | 106 | 18 | 24 | 58 | 5 | 1 | 294 | |||||||||||
| 2022 | 99 | 47 | 38 | 95 | 31 | 10 | 61 | 3 | 3 | 261 | |||||||||||
| 2023 | 104 | 53 | 49 | 101 | 30 | 36 | 79 | 5 | 2 | 291 | |||||||||||
| 治療症例数 | 671 | 352 | 253 | 621 | 166 | 70 | 453 | 32 | 16 | 1793 | |||||||||||
![]()
子宮頸癌 5年全生存割合(2013-2018年 治療開始症例)
| 進行期 | 症例数 | 5年全生存割合 |
|---|---|---|
| I期 | 253 | 94.9 |
| II期 | 100 | 77.0 |
| III期 | 39 | 58.5 |
| IV期 | 22 | 17.0 |
子宮体癌 5年全生存割合(2013-2018年 治療開始症例)
| 進行期 | 症例数 | 5年全生存割合 |
|---|---|---|
| I期 | 319 | 97.1 |
| II期 | 6 | 75.0 |
| III期 | 60 | 84.2 |
| IV期 | 37 | 24.3 |
卵巣癌 5年全生存割合(2013-2018年 治療開始症例)
| 進行期 | 症例数 | 5年全生存割合 |
|---|---|---|
| I期 | 119 | 95.2 |
| II期 | 20 | 79.7 |
| III期 | 101 | 49.8 |
| IV期 | 41 | 47.2 |
学会認定
● 日本婦人科腫瘍学会専門医制度指定修練施設
● 日本産婦人科学会専門医制度卒後研修指導施設
● JGOG(婦人科悪性腫瘍研究機構)登録参加施設
● JCOG(日本臨床腫瘍研究グループ) 婦人科グループ参加施設
スタッフ紹介
-

部長
北井 美穂
-

医長
山部 エリ
| 職 名 | 氏 名 | 専門分野 | 認定医/専門医/指導医 |
|---|---|---|---|
| 部長 | 北井 美穂 | 婦人科がん |
日本産科婦人科学会専門医・指導医 日本婦人科腫瘍学会専門医・指導医 日本がん治療認定医機構がん治療認定医 婦人科内視鏡手術技術認定医 婦人科ロボット手術技術認定医 外科内視鏡手術技術認定医 ダヴィンチサージカルシステム認定資格 日本ロボット外科学会国内B級ライセンス 厚生労働省認定臨床研修指導医 下部尿路機能障害講習会修了 |
| 副部長 | 角張 玲沙 | 婦人科がん |
日本産科婦人科学会専門医・指導医 日本がん治療認定医機構がん治療認定医 婦人科内視鏡手術技術認定医 外科内視鏡手術技術認定医 ダヴィンチサージカルシステム認定資格 日本臨床細胞学会細胞診専門医 母体保護法指定医 NPO法人日本乳がん検診精度管理中央機構 乳がん検診超音波検査実施・判定医 厚生労働省認定臨床研修指導医 新リンパ浮腫研修修了医 |
| 医長 | 山部 エリ | 婦人科がん 内視鏡手術 |
日本産科婦人科学会専門医・指導医 日本がん治療認定医機構がん治療認定医 婦人科内視鏡手術技術認定医 ダヴィンチサージカルシステム認定資格 外科内視鏡手術技術認定医 母体保護法指定医 女性ヘルスケアアドバイザー 新リンパ浮腫研修修了医 |
| 診療主任 | 荻本 圭祐 | 婦人科がん |
日本産科婦人科学会専門医 日本婦人科腫瘍学会専門医 日本がん治療認定医機構がん治療認定医 新リンパ浮腫研修修了医 ダヴィンチサージカルシステム認定資格 |
| レジデント | 細川 雅代 |
日本産科婦人科学会専門医・指導医 日本がん治療認定医機構がん治療認定医 婦人科内視鏡手術技術認定医 外科内視鏡手術技術認定医 ダヴィンチサージカルシステム認定資格 |
|
| レジデント | 野々川 結依 |
緩和ケア研修会修了 新生児蘇生法Aコース修了 ダヴィンチサージカルシステムファーストアシスタント認定資格 |
|
| レジデント | 小池 剛 | ダヴィンチサージカルシステム認定資格アシスタント | |
| レジデント | 山口 稜人 |
ダヴィンチサージカルシステム助手資格 新生児蘇生法Aコース修了 |
![]()
外来診療表
| 診察室 | 月 | 火 | 水 | 木 | 金 | |||||
|---|---|---|---|---|---|---|---|---|---|---|
| AM | PM | AM | PM | AM | PM | AM | PM | AM | PM | |
| 64 | 北井 | 北井 | 荻本 | 山部 | 角張 | |||||
| 66 | 山部 | 角張 | 細川 | |||||||
![]()











