胃外科グループ
- 診療内容 / 実績
| 胃外科長 山本 和義 |
副部長 柳本 喜智 |
副部長 牛丸 裕貴 |
医長 山本 慧 |
診療主任 藤川 馨 |
| レジデント 惠谷 貴子 |
レジデント 工藤 智大 |
レジデント 梶山 陽 |
レジデント 福田 雄介 |
レジデント 萩谷 哲一 |
招へい部長 大森 健 |
「胃がんセンター」開設しました
胃がんは、男性では第2位、女性では第5位(2017年)で、日本人に多いがんです。また、胃がんの死亡率は男性第2位、女性第5位(2018年)であり、依然として死亡率が高いがんです。また、近年は、医療機器・技術の発達、新規化学療法(抗がん剤)の登場、放射線治療など、集学的な治療が非常に重要となっております。
当院では、2022年4月より、「胃がんセンター」を開設し、消化器外科・消化管内科・放射線科、病理診断科、リハビリ部門、栄養部門、看護部門、薬剤部門など、これまで以上に多職種間で患者さんに関わり、より多角的な視点で検査・診断・治療をサポートできるように目指して参ります。


1. 胃がんについて
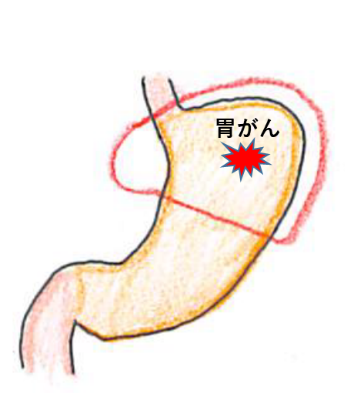
胃がんは、胃の内側の粘膜に発生するがんです。がんは、徐々に胃の内側から外側(粘膜側から漿膜側)に向かって広がっていき、それに伴って転移しやすくなります。このがんの外方向への進展は、深達度(図1)と呼ばれております。早期胃がんは、粘膜内あるいは粘膜下層にとどまるがんを指し、進行胃がんは、筋層を越えて広がっているものを指します。さらに進行すると隣接する臓器(結腸や膵臓など)にも浸潤していきます。
胃がんの転移には、「リンパ行性転移」、「血行性転移」、「腹膜播種性転移」があります(図2)。リンパ行性転移は、がん細胞がリンパ液の流れに乗ってリンパ節で増殖します。血行性転移は血液の流れに乗って、肝臓(肝転移)や肺(肺転移)や骨(骨転移)など、血液のながれるところすべてに可能性があります。がんが深く進行し胃壁を貫く程度までになると、腹腔内にがん細胞がこぼれてそこで大きくなることがあります。腹膜播種性転移と呼ばれ、進行がん術後の再発で最も多いと言われております。
胃癌の進行度(Stage)は、上記の胃壁深達度(T因子)、リンパ節転移(N因子)、遠隔転移(M因子)から構成されるTNM分類によって決定されます。(表1)
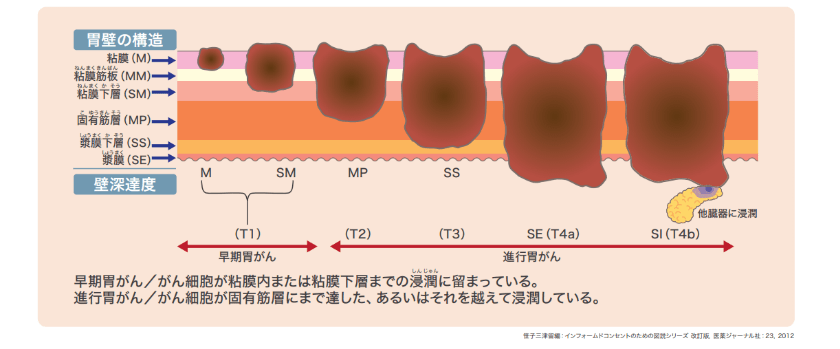
- 図1.胃壁深達度(T1~T4)
-
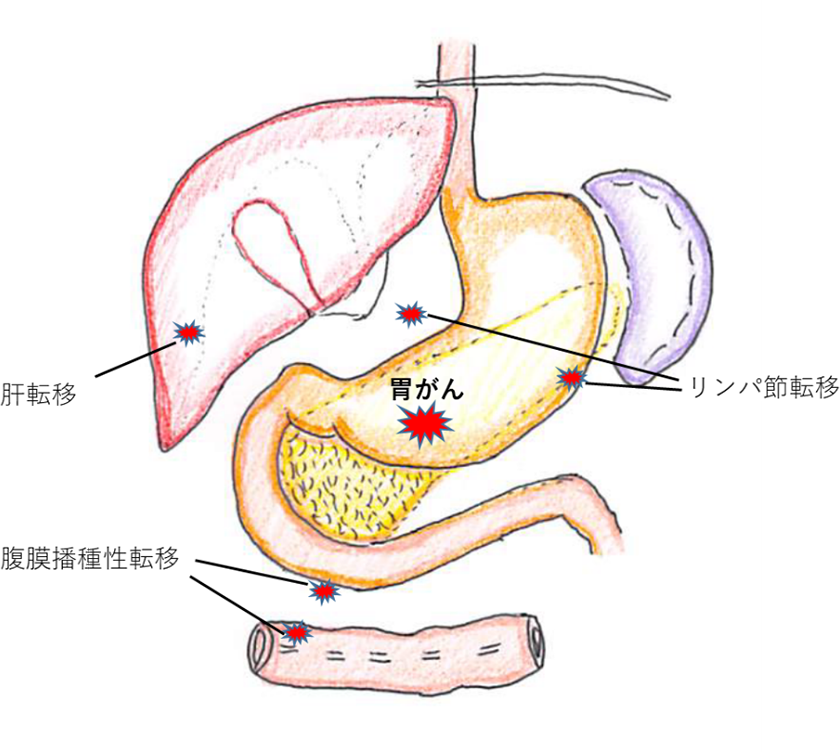
- 図2.胃がんと転移様式
-
表1. 進行度分類(Stage)<胃癌取り扱い規約第15版>
■臨床分類
M0 M1 N0 N(+) Any N T1(M, SM), T2(MP) I IIA IVB T3(SS), T4a(SE) IIB III T4b(SI) IVA ■病理分類
M0 M1 N0 N1 N2 N3a N3b Any N T1a(M), T1b(SM) IA IB IIA IIB IIIB IV T2(MP) IB IIA IIB IIIA IIIB T3(SS) IIA IIB IIIA IIIB IIIC T4a(SE) IIB IIIA IIIA IIIB IIIC T4b(SI) IIIA IIIB IIIB IIIC IIIC
2. 胃がん術式
手術の術式は、胃がんが胃のどこに存在するかによって決まります。通常、がんの占拠領域の切除とともに決まった範囲の周辺リンパ節も取り除きます(リンパ節郭清)。
胃切除術では、食物の通り道を作り直す(消化管再建)必要が生じます。以下に、胃がんに対する代表的な術式および消化管再建法を示します。術中所見により、術式や再建方法の変更や試験開腹術・バイパス術への変更があり得ます。
- ●幽門側胃切除術
-
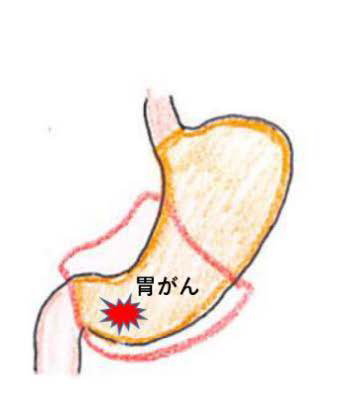
幽門側胃切除術
ビルロートI法再建
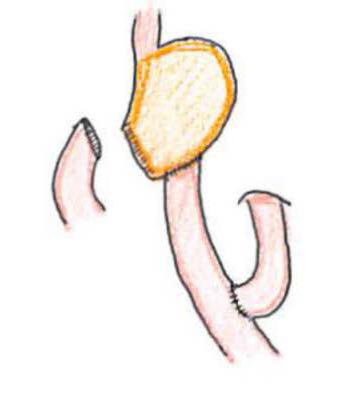
ルーワイ再建
- ●噴門側胃切除術
-
噴門側胃切除術
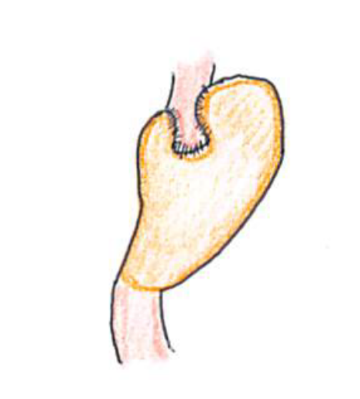
食道残胃吻合法
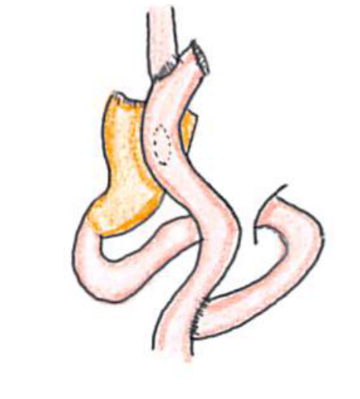
ダブルトラクト法再建
- ●胃全摘術
-
胃全摘術
ルーワイ再建
3. 当院における術式別在院日数
| 治療法 | 入院 | 治療日数 |
|---|---|---|
| 胃全摘術 | 入院 | 術前1日間 術後5~7日間 |
| 噴門側胃切除術 | 入院 | 術前1日間 術後5~7日間 |
| 幽門側胃切除術 | 入院 | 術前1日間 術後5~6日間 |
| 胃局所切除術 | 入院 | 術前1日間 術後5~6日間 |
| 腹腔鏡検査 | 入院 | 術前1日間 術後2~3日間 |
胃がんに対する治療は、化学療法や放射線療法が発展した今日においても、リンパ節郭清を伴った外科的手術が唯一の根治的治療とされております。(一部の早期胃がんには、内科的切除も施行されております)
また、化学療法による腫瘍の縮小を図った後、手術を行うことで、良好な成績が得られることもあり、患者さん個々に応じた治療を行っております。
当センターは、国内でも有数の胃がん手術件数を有しており、豊富な実績と経験に基づき、患者さんに安心して治療に臨んでいただけるように努めております。
日本臨床腫瘍研究グループ(JCOG)の参加施設でもあり、胃がん治療の確立と進歩を目的として様々な研究活動も行っております。
他院で治療困難あるいは切除不能と診断された患者さんも、一度当科へお問い合わせください。
4. 化学療法
-
A.術前化学療法
他臓器への浸潤や多数のリンパ節転移が疑われる高度進行胃癌に対しては、治癒切除ができない可能性や、仮に治癒切除ができたとしても高率に再発する可能性があります。そのため、術前に腫瘍縮小を目的とした化学療法を行うことがあります。また、近年の化学療法の進歩により、当初は切除不能と診断された進行胃癌が切除可能となることもあり、このような患者さんに対しては、手術と化学療法を併用した集学的治療を行っています。 -
B.補助化学療法
治癒切除の結果、Stage II、III(一部を除く)と診断された患者さんに対しては、微小遺残腫瘍による再発予防を目的とした補助化学療法を推奨しています。1年間のS-1内服、DS療法(1年間のS-1内服に加え、6か月間のドセタキセルの点滴)、SOX療法(1年間のS-1内服に加え、6ヶ月間のオキサリプラチンの点滴)などの方法があり、進行度や患者さんの状態に応じて検討します。 -
C.再発転移
切除不能進行胃癌や術後再発に対しては、化学療法が標準治療となります。現時点では、化学療法による完全治癒は困難であり、癌の進行に伴う臨床症状発現時期の遅延および生存期間の延長が目的となりますが、近年では新たな治療薬の開発などにより、その治療成績は徐々に向上しています。
また、当科ではゲノム医療(※)や臨床試験、治験などにも積極的に参加することで、最後まであきらめない最善の治療を全ての患者さんに提供しています。
ゲノム医療:がんは遺伝子の変異によって発生するとされていますが、同じ胃癌でもその原因はさまざまです。原因となる遺伝子の変異を調べることにより、その人に最も効果があり、副作用の少ない治療を行おうという試みがゲノム医療です。ただし、まだすべての患者さんが適応となるわけではなく、詳細については担当医とご相談ください。
5. 治療実績
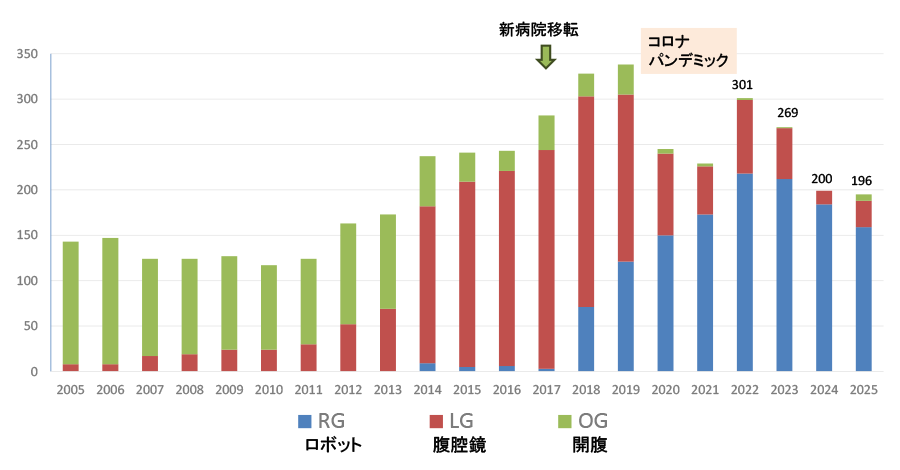
ピロリ菌感染の減少に伴い、全国的に胃がん手術数は減少していますが、当科は年間190例以上を維持しています。
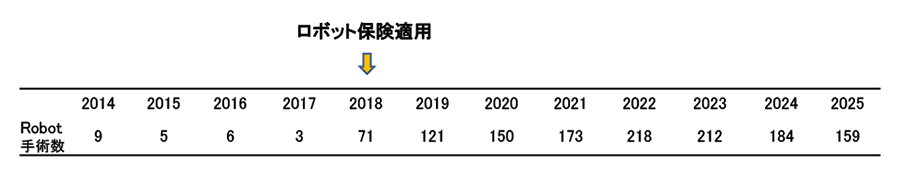
ロボット手術も積極的に実施しており、2025年はロボット手術数は159例(81%)でした。
- A-1. 胃癌切除数
-
- A-2. 低侵襲手術(腹腔鏡+ロボット手術)の割合
-
- A-3. ロボット胃癌手術の割合
-
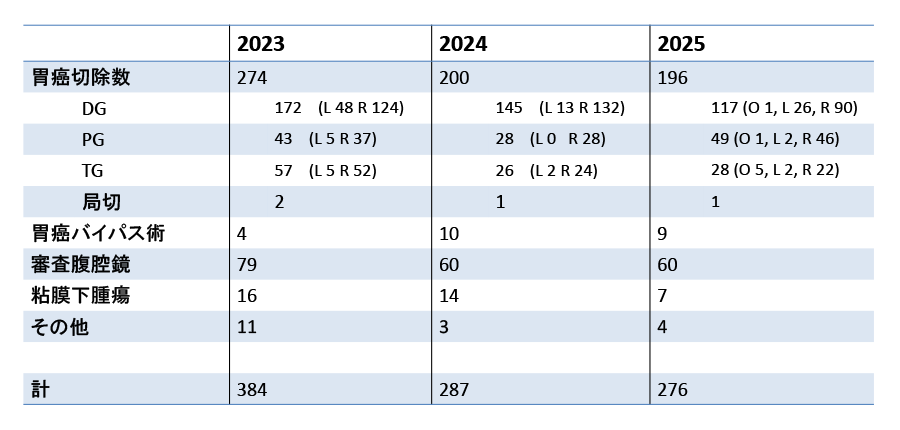
- B. 手術成績
-
*StageIVはCY1、コンバージョン手術施工例
6. 当院の特長 ~センター独自の取り組み~
- A. ロボット支援手術
-
ダヴィンチ・サージカルシステム(Intuitive Surgical社、以下、ダヴィンチ)は、内視鏡下手術支援ロボットのことです。ロボットといっても、ロボットが単独で手術を行うわけではなく、患者さんの身体にあけた小さな穴から内視鏡や手術器具をロボットのアームに取り付けて、術者が専用の操作ボックス内で内視鏡画像を見ながら行うロボット“支援”手術です。2018年4月より保険収載され、通常手術と同様に行えるようになりました。
ロボット支援手術の利点として、鉗子の関節機能や手振れ防止機能によって、鉗子を術者の手指のように操作でき、より精微な手術が可能になります。また、3次元の画像により、リアルな立体視と拡大視を行うことができます。これらの利点を生かすことで、術後の合併症を軽減することができ、難易度の高い手術でも安全かつ低侵襲に行うことができます。
当科では、最新機種のダヴィンチXiを導入し、計3台体制で手術を行っております。
週3回と十分なロボット手術枠がありますので、手術予定は、通常の手術と変わりありません。 -

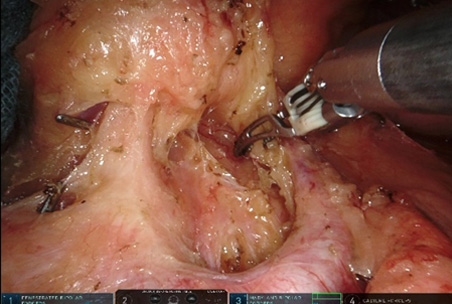
- B. 食道胃接合部がん
-
胃と食道の境目付近に出来るがんを食道胃接合部癌といいます。消化器内視鏡検査・治療の発達やピロリ菌除菌の効果により胃がんの発生率は徐々に低下傾向にある一方、食道胃接合部がんの発生頻度は少しずつ増えてきていると言われております。従来この領域に生じたがんは、胃をすべて切除する胃全摘を行うことも少なくありませんでした。しかし、近年の研究の結果、必要とされるリンパ節郭清(リンパ節切除)の範囲の個別化もなされるようになりました。そのような流れの中で、術後の機能温存の観点からできる限り胃を残す噴門側胃切除に下部食道合併切除を行うことも可能と考えられるようになってきました。限られたスペースでの手術になりますので、ロボット手術が特に威力を発揮します。
-
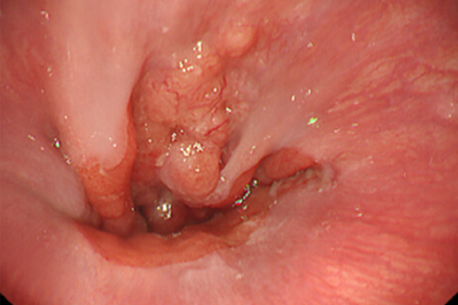
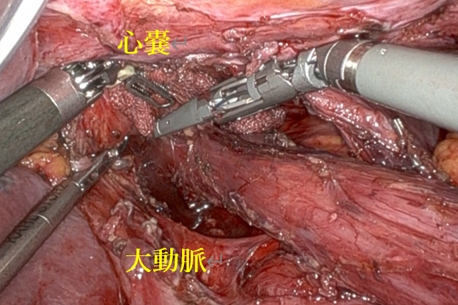
-
一方、食道胃接合部がんの手術では術後の消化管再建・吻合が胸腔の中で行われることが多く、飲食したものが食道に流れ込むことで発生する逆流性食道炎がしばしばみられることが報告され、術後のQOL(生活の質)の低下を引き起こしてしまうことがあります。そこで当科では、強力な逆流防止機能を付与するような再建術式を取り入れながら、がんの根治性を担保しつつも、術後の影響を可能な限り少なくする取り組みを進めています。当院にて開発したTSF法(Tri single-flap)によって、術後の機能温存を担保しつつ、さらに簡便に手術を行うことが可能です。
また、最近ではより進行し、食道へ浸潤した食道胃接合部癌に対応するため、食道癌や肺癌の手術で頻用される胸腔鏡操作を併用することで、より安全・確実に上記の手技が出来るように治療方法を日々進歩させています。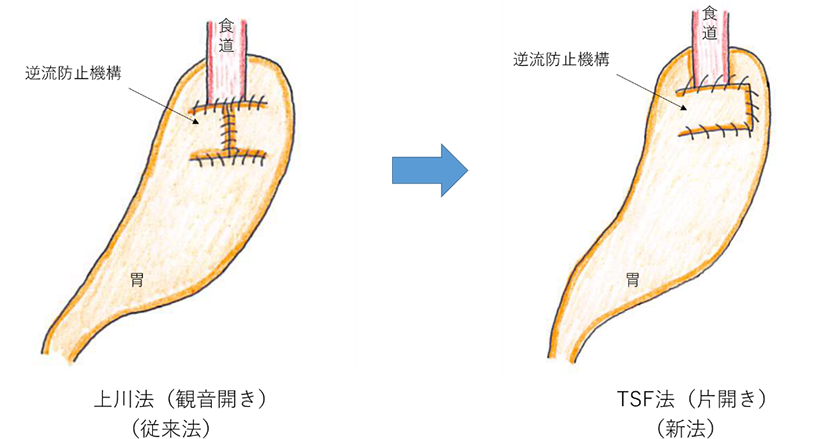
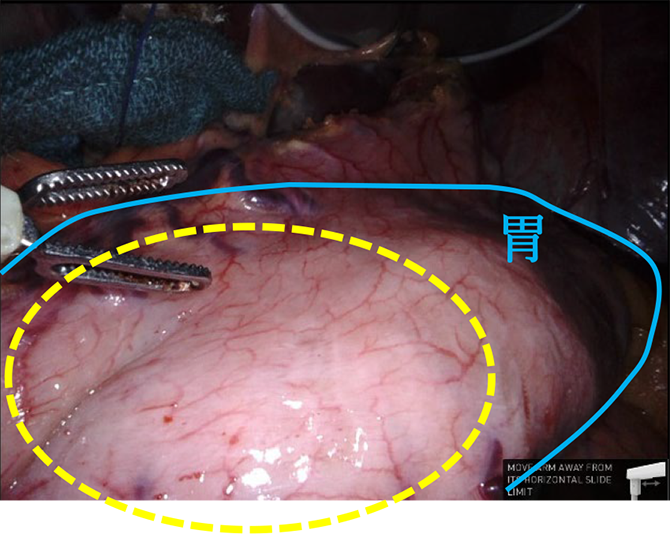
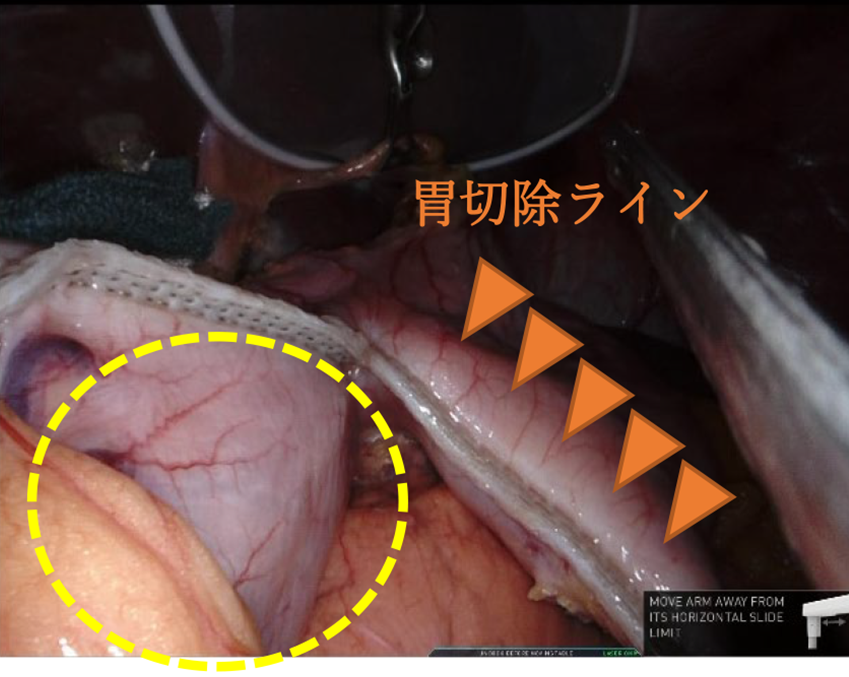
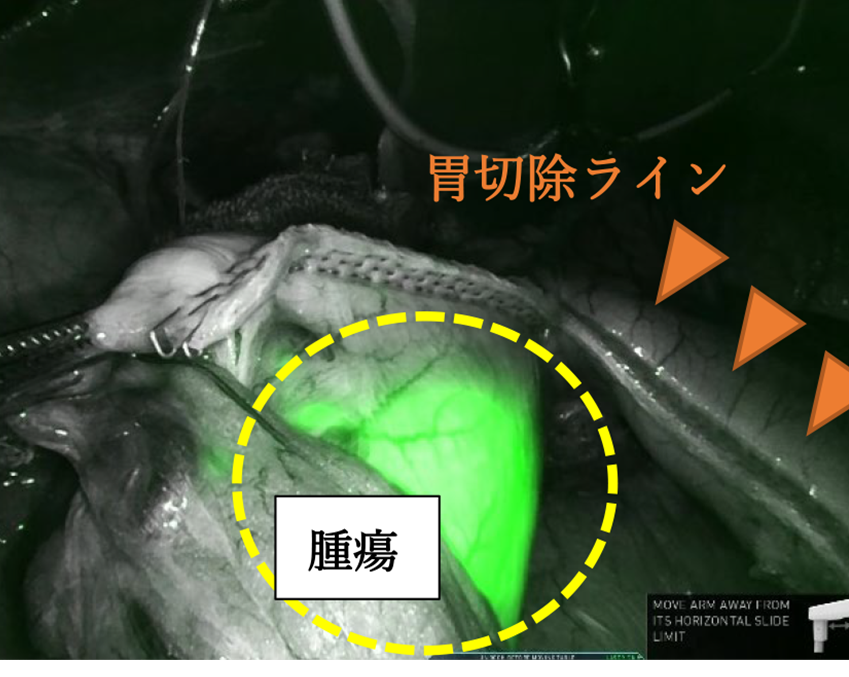
- C. ICG蛍光法によるナビゲーション手術
-
インドシアニングリーン(以下ICG)と呼ばれる色素を用いて、腹腔鏡下でのICG蛍光観察を行う、ナビゲーション手術を行っています。ICG蛍光観察により、手術中に腫瘍の位置や広がりおよびそのリンパ流をリアルタイムに確認することができます。このことによって、胃の切除範囲と的確なリンパ節郭清範囲を決定しています。機能温存、個別化縮小手術への応用が期待されている分野です。手術前日に上部消化管内視鏡検査で腫瘍周囲にクリッピングとともにICGを注入します。
-
<通常モード>
<ICG蛍光モード>

- D. 腹腔内化学療法(IP:intraperitoneal chemotherapy)
-
腹膜播種を伴う胃がんは、化学療法、放射線療法、緩和手術や対症療法が推奨されています。しかしながら、その治療成績はまだ満足できるものとは言えません。腹膜播種に対し、化学療法の効果が得られにくい理由の一つとして、内服あるいは点滴投与した薬剤が腹膜播種病変に届きにくいことが挙げられます。
そこで考案されたのが、腹腔内化学療法(IP: intraperitoneal chemotherapy)です。この治療では、下腹部に500円玉大のポートと呼ばれる金属を留置し、そこから腹腔内へ抗がん剤を直接注入することになります。これにより、内服や点滴と比べてより高い濃度の抗がん剤を腫瘍に投与することができ、腹膜播種に対する効果が期待されています。しかしながら、現時点で腹腔内化学療法の有用性について全身化学療法に対しての優越性は示されておらず保険診療として実施はできません。現在、当施設ではこれまでに得られた知見の中から、特に腹腔内化学療法が有効ではないかと考えられる、4型進行胃癌患者に対しての使用を念頭に東京大学を中心として実施中の医師主導治験である「4型進行胃癌に対する術後または周術期補助化学療法としての全身・腹腔内併用化学療法と全身化学療法の無作為化比較第Ⅲ相試験:Phoenix-GC2試験」に参加しております。適応その他詳細については、担当医にお問い合わせください。
- E. 腹腔鏡・内視鏡合同手術(LECS)
-
外科医と内科医が合同で手術を行う手術です。つまり、外科医が腹腔鏡で消化管の外側から、内科医が内視鏡で消化管の内側から腫瘍を切除することで、必要最小限の消化管切除で腫瘍を摘出する術式です。胃や十二指腸の粘膜下腫瘍(GIST:Gastrointestinal Stromal Tumorなど)やリンパ節郭清の不要な癌に対して行います。例えば、噴門近傍や十二指腸に病変があった場合、腹腔鏡・内視鏡合同手術(LECS: Laparoscopy and Endoscopy Cooperative Surgery)を行うことで、噴門側胃切除や膵頭十二指腸切除などの負担の大きい手術を回避し、局所切除が可能となることがあります。
- F. 術後疼痛軽減にむけた積極的な取り組み
-
外科手術後の疼痛は、患者さんにとってとても辛いものであり、それによって活動が制限されることが多いです。一方で、活動量の低下(ベッドで寝たりして過ごす時間が長くなること)によって、足腰を中心とした骨格筋量の低下や嚥下機能の低下、腸蠕動不良などの全身の機能低下をもたらすことが指摘されており、術後はできるだけ早期から運動を開始することが望ましいとされております。
そこで、われわれは、通常の術後麻酔管理による薬剤に加え、定期的な鎮痛薬の投与により術後疼痛の軽減を図る取り組みをしております。そうすることで、少しでも術後の患者さんの苦痛を和らげ、運動を促進し、早期社会復帰へ繋げていけるようなサポートに努めております。また周術期は理学療法士などを中心としたリハビリも積極的に介入を行っております。
7. 研究業績
1. Minimizing invasiveness and simplifying the surgical procedure for upper and middle early gastric cancer with near-infrared light and organ traction. World J Surg Oncol. 2023 Mar 7; 21(1):82. doi: 10.1186/s12957-023-02960-8.
「近赤外線光と臓器牽引による上部・中部早期胃癌手術の低侵襲化と簡略化の工夫」
2. Essential updates 2021/2022: Perioperative and surgical treatments for gastric and esophagogastric junction cancer.
Ann Gastroenterol Surg. 2023 Jun 29;7(5):698-708.
「食道胃接合部癌の手術および周術期治療に関するレビュー」
3. The effect of specimen processing time on HER2 expression in gastric cancer and esophagogastric junction cancer: a single-center retrospective observational study.
BMC Cancer. 2023 Jul 11;23(1):645.
「胃癌、食道胃接合部癌において、組織検体の取り扱いがHER2発現に及ぼす影響」
4. Tumor Deposit Is an Independent Factor Predicting Early Recurrence and Poor Prognosis in Gastric Cancer.
J Gastrointest Surg. 2023 Jul;27(7):1336-1344.
「胃癌の腫瘍落屑は独立した因子であり、早期再発と予後不良を予測する。」
5. Comparison of the effects of open and laparoscopic approach on body composition in gastrectomy for gastric cancer: A propensity score-matched study.
Ann Gastroenterol Surg. 2023 Aug 2;8(1):40-50.
「腹腔鏡下胃切除は開腹手術より筋肉量の減少が少ない。」
6. A Novel Surgical Technique for Double Flap Reconstruction Using a Circular Stapler After Laparoscopic Proximal Gastrectomy.
J Gastrointest Surg. 2023 Oct;27(10):2209-2212.
「噴門側胃切除術観音開き再建術におけるサーキュラーステープラーを用いた新規術式」
7. Randomized controlled phase III trial to investigate superiority of robot-assisted gastrectomy over laparoscopic gastrectomy for clinical stage T1-4aN0-3 gastric cancer patients (JCOG1907, MONA LISA study): a study protocol.
BMC Cancer. 2023 Oct 17;23(1):987.
「ロボット支援胃切除の安全性優越性を検証する多施設共同第III相RCT。」
8. Early detection of brain metastases and appropriate local therapy followed by systemic chemotherapy may improve the prognosis of gastric cancer.
Sci Rep. 2023 Nov 27;13(1):20805. doi: 10.1038/s41598-023-46933-z.
「胃がんの脳転移は稀だが、早期発見と局所療法が予後改善に寄与する。」
9. Adjuvant Chemotherapy With S-1 Plus Docetaxel Versus S-1 Plus Oxaliplatin in Stage III Gastric Cancer.
Anticancer Res. 2023 Nov;43(11):5015-5024.
「Stage III胃癌術後補助療法としてのDS療法とSOX療法は安全で、予後に有意差はなかった。」
10. Oral frailty is a risk factor for body weight loss after gastrectomy: a single-center, retrospective study.
Int J Clin Oncol. 2023 Dec;28(12):1625-1632.
「術前の咀嚼能力低下は、胃切除後の体重減少の独立したリスク因子である。」
11. Laparoscopic Gastrectomy for Advanced Gastric Cancer.
Am Surg. 2023 Dec;89(12):5660-5668.
「進行胃癌に対する腹腔鏡下胃切除は重篤な合併症が許容範囲内だが、全摘時は注意が必要。」
12. Efficacy of human resource development program for young industry personnel who will be involved in future medical device development. Surg Endosc. 2023 Dec; 37(12): 9633-9642. doi: 10.1007/s00464-023-10474-3.
「将来の医療機器開発を担う若手人材育成プログラムの有効性」
13. An international Delphi consensus for surgical quality assessment of lymphadenectomy and anastomosis in minimally invasive total gastrectomy for gastric cancer. Surg Endosc. 2023 Dec 26. doi: 10.1007/s00464-023-10614-9. Online ahead of print.
「胃癌に対する低侵襲胃全摘術におけるリンパ節郭清と吻合に関する外科的質評価のための国際的デルファイ・コンセンサス」
14. Prognostic factors of conversion surgery for stage IV gastric cancer: A multi-institutional retrospective analysis.
Ann Gastroenterol Surg. 2024 Jan 28;8(3):431-442.
「Stage IV胃癌の転換手術ではR0切除が予後を改善し、pT4・pN陽性が予後不良因子となる。」
15. Phase II study of S-1 plus docetaxel as first-line treatment for older patients with advanced gastric cancer (OGSG 0902).
Int J Clin Oncol. 2024 Feb;29(2):134-141.
「高齢進行胃癌に対する一次治療としてS-1+ドセタキセルは有望で、安全性も許容範囲内であることが示された。」
16. Phase II Study of Intraperitoneal Administration of Paclitaxel Combined with S-1 and Cisplatin for Gastric Cancer with Peritoneal Metastasis
Ann Surg Oncol. 2024 Feb;31(2):735-743.
「S-1+シスプラチン併用の腹腔内パクリタキセル療法は、腹膜転移を伴う胃癌に対して有望で安全性も確認された。」
17. Risk factors for abdominal surgical infectious complications after distal gastrectomy for gastric cancer: A post-hoc analysis of a randomized controlled trial (JCOG0912).
Eur J Surg Oncol. 2024 Mar;50(3):107982.
「男性とR-Y再建が遠位胃切除後の術後感染合併症のリスク因子。」
18. Surgical and Perioperative Treatments for Esophagogastric Junction Cancer.
Ann Thorac Cardiovasc Surg. 2024;30(1):24-00056
「食道胃接合部癌の手術および周術期治療に関するレビュー」
19. A comprehensive study on non-cancer-related mortality risk factors in elderly gastric cancer patients post-curative surgery. BMC Gastroenterol 2024, 24(1):78.
「高齢胃癌患者における他病死リスク因子に関する包括的研究」
20. Enhancing surgical outcomes in elderly gastric cancer patients: the role of comprehensive preoperative assessment and support. World J Surg Oncol. 2024 May 23;22(1):136. doi: 10.1186/s12957-024-03421-6.
「高齢胃癌患者における手術成績の向上を目指した包括的術前評価・支援の役割」
21. Minimally invasive surgery versus open gastrectomy for older patients with gastric cancer: A propensity score-matching analysis.
Ann Gastroenterol Surg. 2024 Jul 15;9(1):69-78.
「高齢胃癌患者に対し、低侵襲手術は開腹手術より合併症が少なく、入院期間が短いが、生存率に差はなかった。」
22.Adjuvant nivolumab plus chemotherapy versus placebo plus chemotherapy for stage III gastric or gastro-oesophageal junction cancer after gastrectomy with D2 or more extensive lymph-node dissection (ATTRACTION-5): a randomised, multicentre, double-blind, placebo-controlled, phase 3 trial.
Lancet Gastroenterol Hepatol. 2024 Aug;9(8):705-717.
「術後補助療法としてのニボルマブ追加は胃癌患者の再発抑制に有益でなかった。」
23.The integration of the intracorporeal triangular anastomotic technique in robotic distal gastrectomy: advancing patient safety and procedural simplicity. Surg Endosc 2024, Aug 12. doi: 10.1007/s00464-024-11171-5.
「ロボット胃がん手術における新三角吻合の工夫」
24. Nivolumab plus chemotherapy in patients with HER2-negative, previously untreated, unresectable, advanced, or recurrent gastric/gastroesophageal junction cancer: 3-year follow-up of the ATTRACTION-4 randomized, double-blind, placebo-controlled, phase 3 trial.
Gastric Cancer. 2024 Nov;27(6):1287-1301.
「ニボルマブ+化学療法は進行胃癌で長期的有効性と安全性を示した。」
25. Prognostic factors and significance of postoperative adjuvant chemotherapy in patients with advanced gastric cancer undergoing neoadjuvant chemotherapy followed by gastrectomy.
Surg Today. 2024 Nov;54(11):1379-1387.
「術前化学療法後の胃切除例では、ypNと術後補助化学療法が独立した予後因子であり、補助療法施行のため周術期管理が重要である。」
26. Assessing the Risk of Postoperative Delirium Through Comprehensive Geriatric Assessment and Eastern Cooperative Oncology Group Performance Status of Elderly Patients With Gastric Cancer.
Ann Surg Oncol. 2024 Dec;31(13):9039-9047.
「高齢胃癌患者の術後せん妄は、MMSEとECOG-PSで予測可能。」
27. Prognostic Value of a Novel Index Combining the Prognostic Nutritional Index and D-Dimer Levels for Gastric Cancer after Gastrectomy.
Oncology. 2025;103(1):1-10.
「胃がん術後の予後指標としてPNIとDダイマーを統合したPNI-Dスコアの有用性を検証。」
28. Three-year follow-up outcomes of postoperative quality of life from a randomized controlled trial comparing multi-port versus single-port laparoscopic distal gastrectomy.
Surg Endosc. 2025 Jan;39(1):269-279.
「単孔式腹腔鏡下幽門側胃切除術は多孔式より長期QOLで一部優れ、炎症マーカーや体重減少率も低かった。」
29. Endoscopic mucosal resection and open-lid submucosal biopsy for the diagnosis of diffuse infiltrative gastric cancer: a retrospective observational study.
Scand J Gastroenterol. 2025 Feb;60(2):208-212.
「EMRと開蓋式粘膜下生検の併用は、びまん性浸潤胃癌の診断に有効で安全であった。」
30. Comparison of laparoscopic and open gastrectomy after neoadjuvant chemotherapy for locally advanced gastric cancer: a propensity score matching analysis. Surg Endosc 2025. in press
「術前化学療法後の進行胃癌に対し、腹腔鏡下胃切除は開腹胃切除と比較して出血量が少なく回復が早いが、生存率や再発率に差はなく、安全で有望な選択肢となり得る」
31. Development of medical devices driven by academia-industry collaboration: an internal audit. Surgery 2025. In press.
「産学連携による医療機器の開発」
32. Reopenable clip over-the-line method in endoscopic full-thickness resection of gastric submucosal tumors: A historical control study. DEN Open. 2025. in press.
胃粘膜下腫瘍に対する内視鏡的全層切除後の欠損閉鎖法として、Reopenableクリップ・オーバー・ザ・ライン法は、縫縮法に比べて閉鎖時間は長いものの、術後の腹痛を軽減し、絶食期間と入院期間を短縮することが示された。
33. Prospective single-arm multicenter interventional study of surgical resection for liver metastasis from gastric cancer; 3-year overall and recurrence-free survival.
Eur J Cancer. 2025 in press.
「化学療法後のR0肝転移切除は有望だが、多発転移・リンパ節転移が予後不良因子である」
34. Long-Term Effects of Oral Nutritional Supplements After Gastrectomy for Gastric Cancer: A Survival Analysis from a Multicenter, Open-Label, Randomized Controlled Trial.
Ann Surg Oncol. 2025 in press
「胃切除後3ヶ月間の経口栄養補助は体重減少を抑制するが、生存率や補助化学療法の順守率に改善は認められなかった。」











