呼吸器外科
- 診療内容 / 実績
- スタッフ紹介
- 外来診療表
肺がんを治すこと、元気なからだで長生きできること、が目標です。
主要疾患
肺がん、転移性肺腫瘍、縦隔腫瘍など胸部悪性腫瘍
治療ポリシー
肺がんを治すこと、元気なからだで長生きできること、が目標です。
治療にあたり、以下の三つのことを重視します。
- 【病気を治すこと】
- 手術を受ける患者さんは、みなさん病気が治る可能性が十分にあります。そのために、十分な経験を有した外科医が、少しでも病気が治る可能性が高くなるよう適切な手術を行います。
- 【迅速な対応】
- 「大きな病院はきっと手術までの待ち時間が長いから不安だ」とお考えかもしれません。待機期間をできるだけ短縮するよう病院をあげて努めています。ただ、よく検査を行い、十分に準備したうえで、最善の方法を探すことは、早く手術を行うより大切な場合があります。
- 【負担の小さい手術】
- 胸腔鏡手術や、縮小手術を行い、患者さんの負担を少しでも減らすことを考えています。しかし、取り残しのないよう、十分留意することが大切です。
主な対象疾患とその診療実績
● 原発性肺がんについて
- 1 肺がんの診断について
-
肺がんは、多くの場合、胸部レントゲン写真や胸部CT検査で影(「胸部異常影」といいます)として発見されます(図1A)。肺がんには、「肺がん疑い」にすぎないもの、初期・早期のもの、そして進行したもの(図1B)まであります。「肺がん疑い」の場合、まだ肺がんの可能性が低いので経過観察する場合、肺がんかどうかわからないが十分その可能性が高いので手術に踏み切ったほうがよい場合、そして肺がんかどうかはっきりさせたほうがよい場合があります。
手術以外の方法で「肺がん」とはっきり診断がなされるには、気管支鏡検査(肺の内視鏡検査、図3左)などで肺の影から細胞や組織を採取し、顕微鏡検査(病理細胞診断)によりがん細胞が確認されることが必要です。肺がんには、腺癌、扁平上皮癌、大細胞癌、小細胞癌、などのタイプ(組織型と言います)があります。さらに遺伝子検査を行うこともあります。気管支鏡検査では、多くの場合は肺の影を直接カメラで見ることはできないため、レントゲン透視を用います。その点は、胃カメラや大腸カメラなど病変を直接見ることのできる検査とは異なっています。そのため、気管支鏡検査を行ってもはっきりと診断がつかない場合があり、そのときは、「肺がん疑い」のまま次のステップを考えることもあります(図2)。
肺がんの疑いが十分に高い場合や肺がんと診断された場合には、がんの広がりを調べていきます。FDG-PET(Positron Emission Tomography、通常「ペット」と呼びます)や頭部MRI検査を追加して、がんが転移していないかどうかを調べます(図3中央、右)。これらの結果をもとに肺がんのステージを見積もるのです。肺がんのステージには0(ゼロ)から4期まであります。そのステージによって今後の治療方針が決まります。肺がん、あるいは肺がんの疑いがある、と言われたときに、次のことをご自身あるいはご家族で確認しておきましょう。
- 1. 肺の影は、どこに(右か左か、どの肺葉か)、どれくらいの大きさでしょうか?
- 2. 「肺がん疑い」でしょうか、それとも病理細胞診断で「肺がん」と診断されていますか。
- 3. 肺がんと診断されている場合は、どんなタイプ(組織型)かわかっていますか?
- 4. 転移しているのかどうか、転移しているとしたらどこに転移しているのでしょうか。
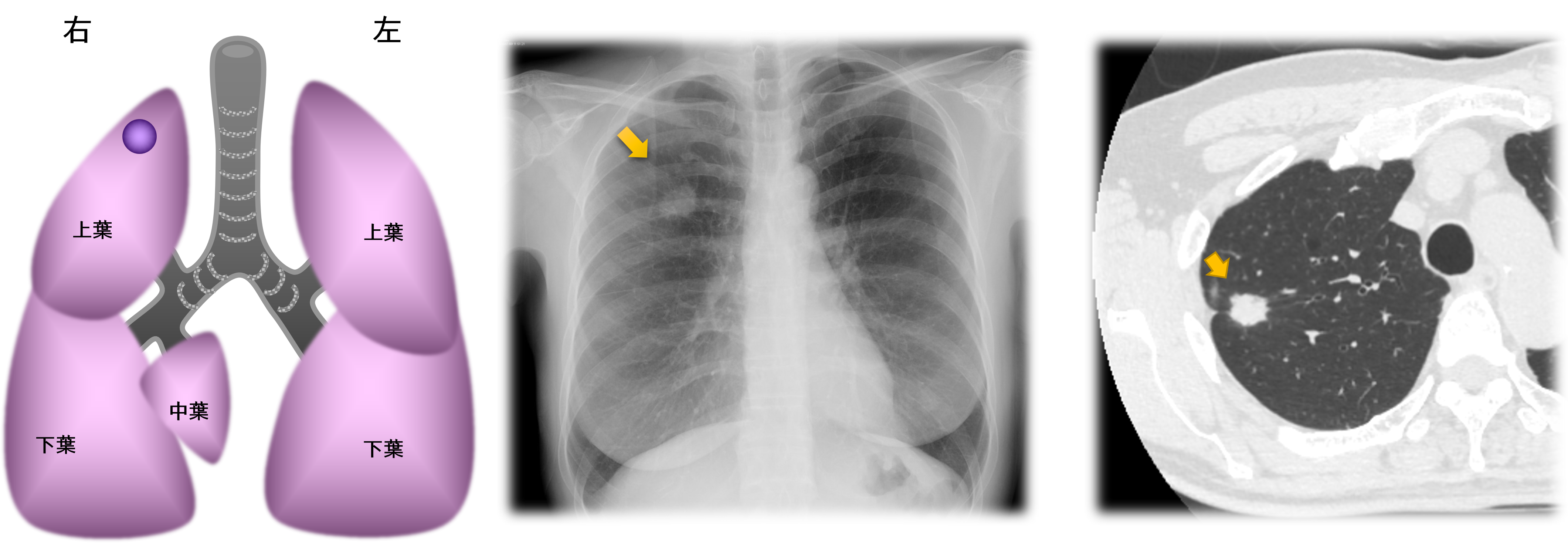
図1A:肺のつくりと胸部異常影:(左)肺の図、(中央)レントゲン、(右)CT
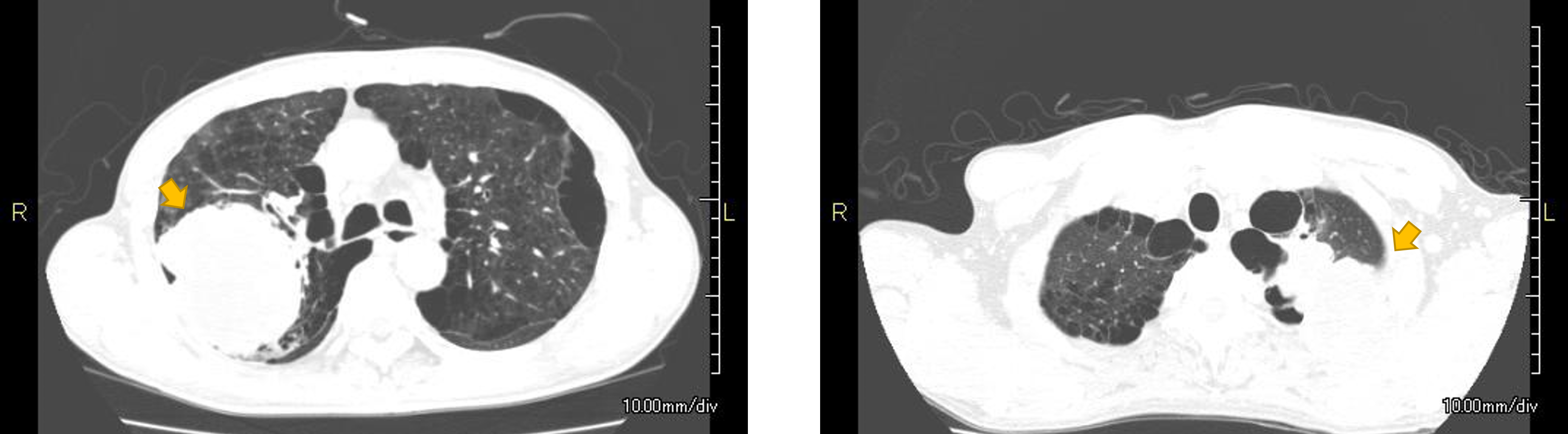
図1B:進行した肺がん
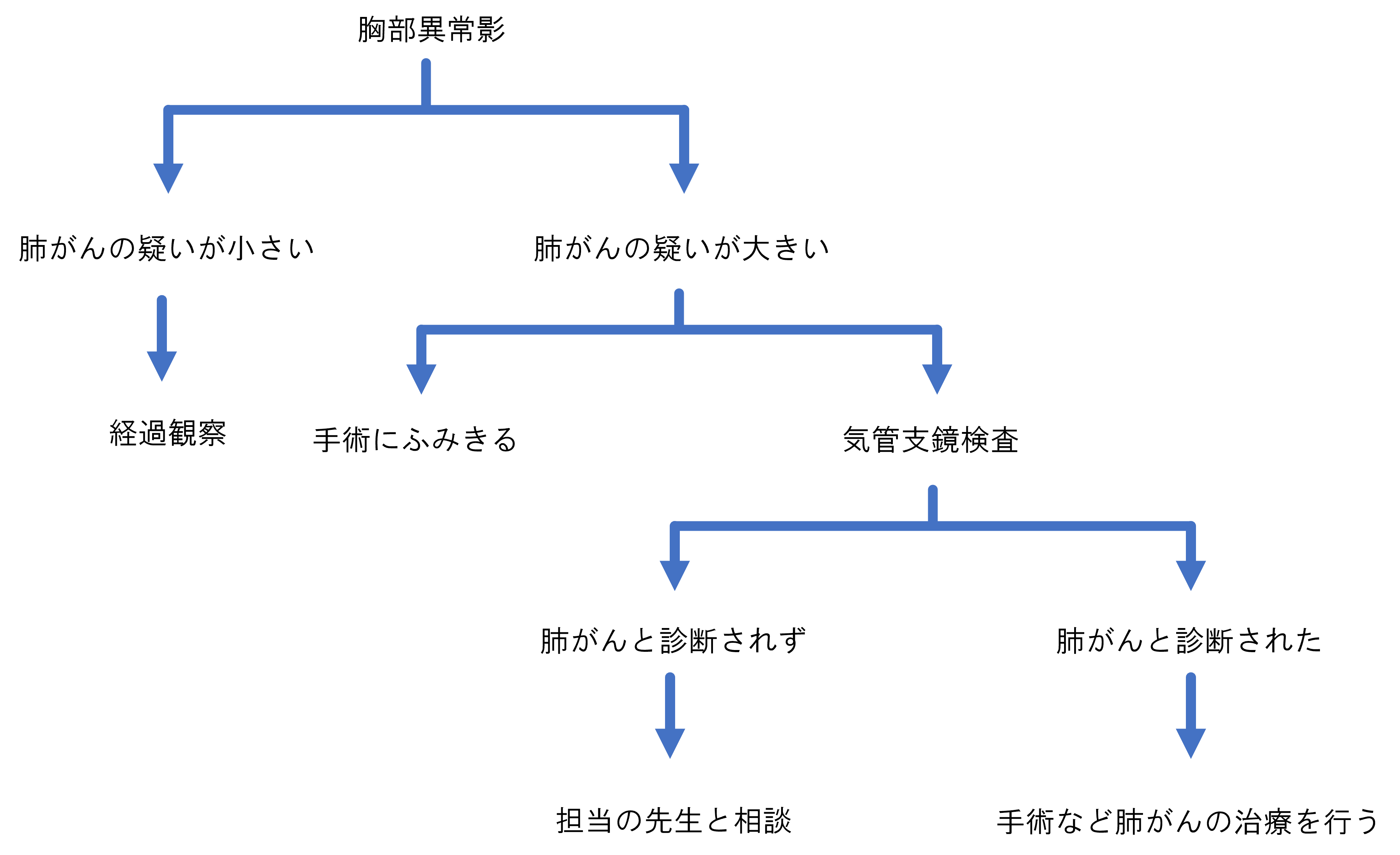
図2:主に手術を念頭においた場合の診断と治療のながれ。(これ以外にもいろんな場合があります。)
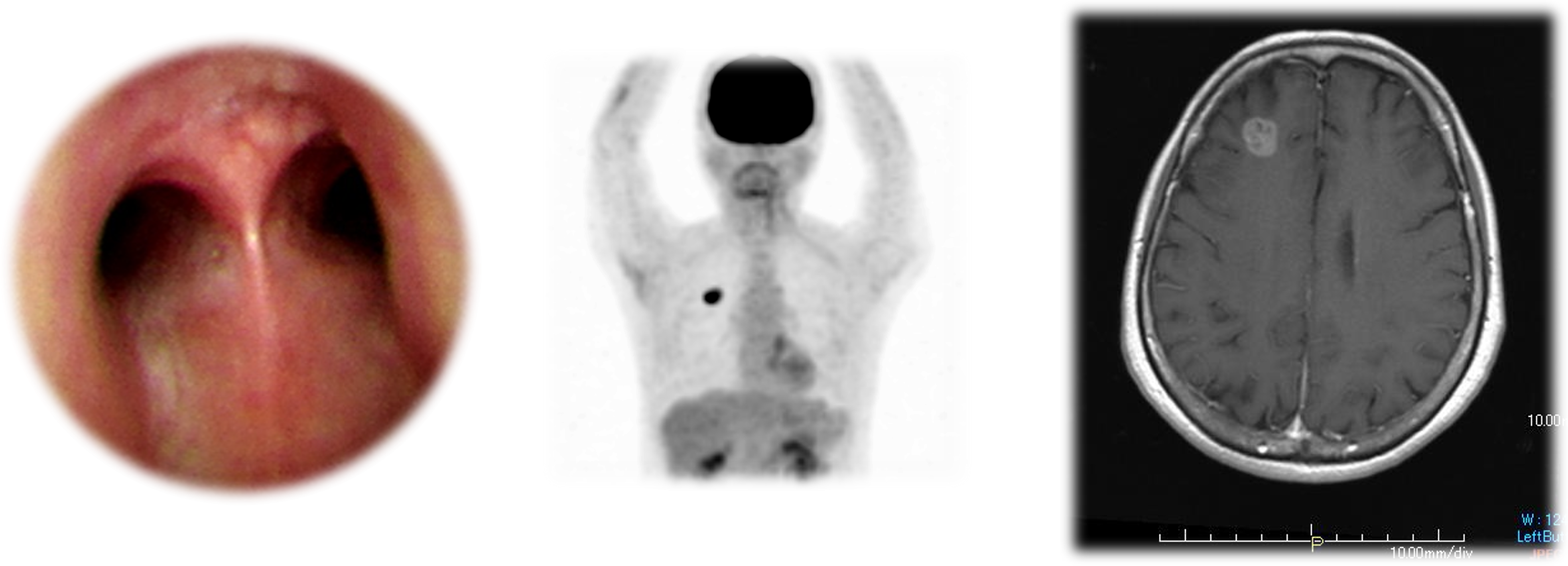
図3:左、気管支鏡検査。中央、 PET検査。右、頭部MRI(肺がんの脳転移)
- 2 肺がんの手術について
- ここからは肺がんの治療法のうち、主に手術について説明します。
手術は、早期肺がんを根治できる可能性が一番高い治療法です。ですので手術を受ける体力のある患者さんには肺切除をおすすめしています。肺切除と聞くと大きな手術とお考えになるかもしれませんが、一般的に以下のように説明しています。 -
- 1. 入院期間:順調に経過した場合は、術後約1週間程度で退院をする方が多いです。それより早く退院をされるかたも少なくありません。
- 2. 仕事復帰:早いかたは術後2週間程度で復帰されます。いっぽう手術の回復をゆっくり待ってから復帰されるかたもいらっしゃいます。おおよそ1-3ヶ月程度で普通の生活(おおよそ手術前と同レベル)に戻ることが多いです。
- 3. 肺をとる量:肺葉切除なら肺全体の10-25%、区域切除の場合は、5-15%、部分切除なら5%以下です。
- 4. 手術の危険度:全国平均で、肺手術による死亡率は0.1-0.5%程度。合併症の頻度は5-10%程度と言われています。
- 肺切除には、以下のような切除法があります。
-
- 1. 肺葉切除(図4):右肺は三つ、左肺は二つの袋(肺葉と言います)があります。がんをその袋ごと切除する方法です。もっとも標準的な肺切除です。腫瘍が大きい場合でも対応が可能です。
- 2. 区域切除(図5):1つの肺葉は、2-5の区域にさらに細かく分かれます。その区域ごと肺がんを切除する方法です。肺葉切除よりも肺を切除する量は小さくなります。肺がんが小さい場合、リンパ節転移がない場合、などに選択されます。
- 3. 部分切除(図6):肺がんをその部分だけ切除する方法です。楔状切除ともいいます。もっとも小さく肺がんを切除する方法です。CTですりガラス陰影(後述します)に見える場合などに選択されます。
- 4. その他
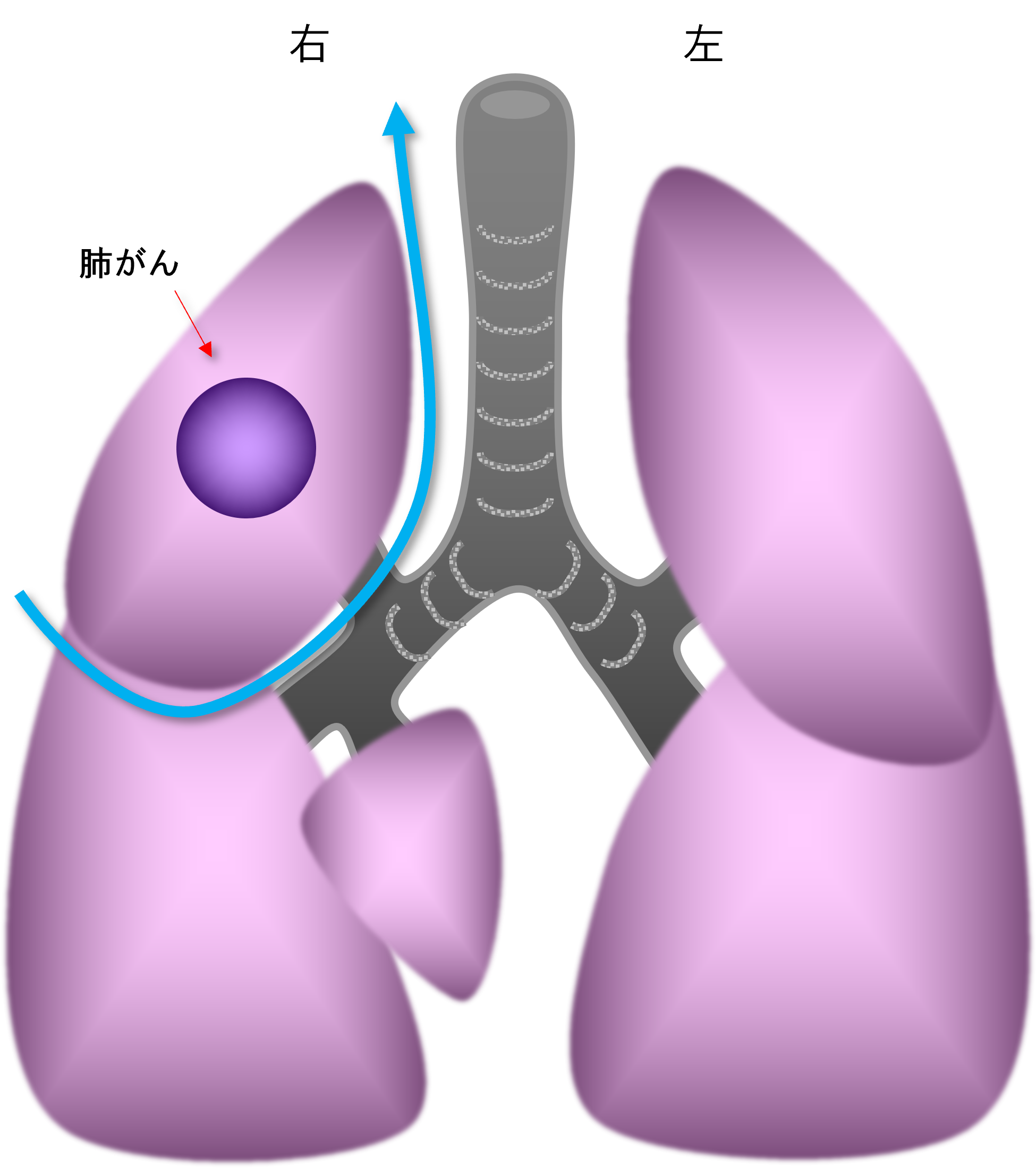
図4:肺葉切除
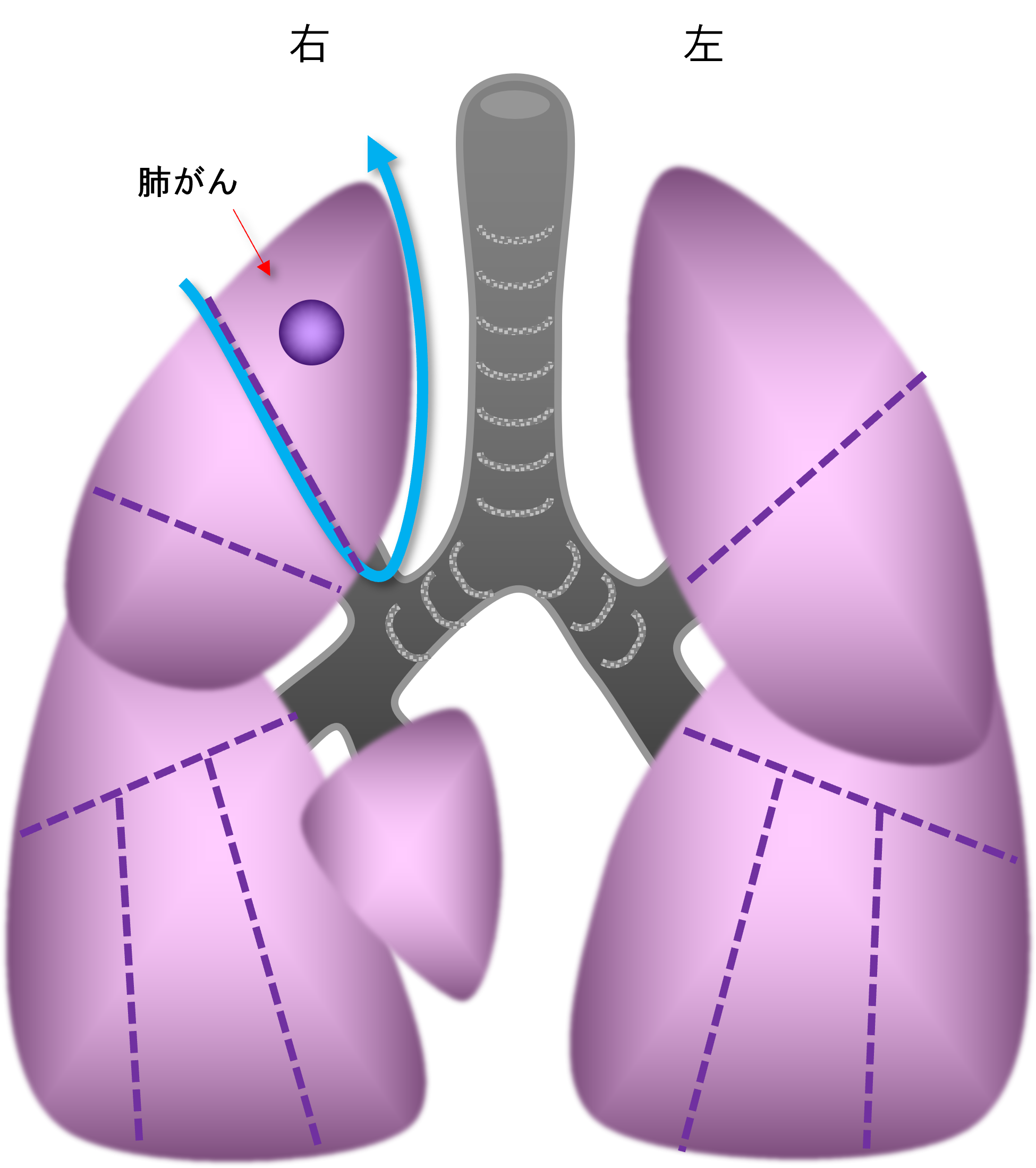
図5:肺区域切除
(それぞれの肺葉はいくつかの
区域に分けられます。)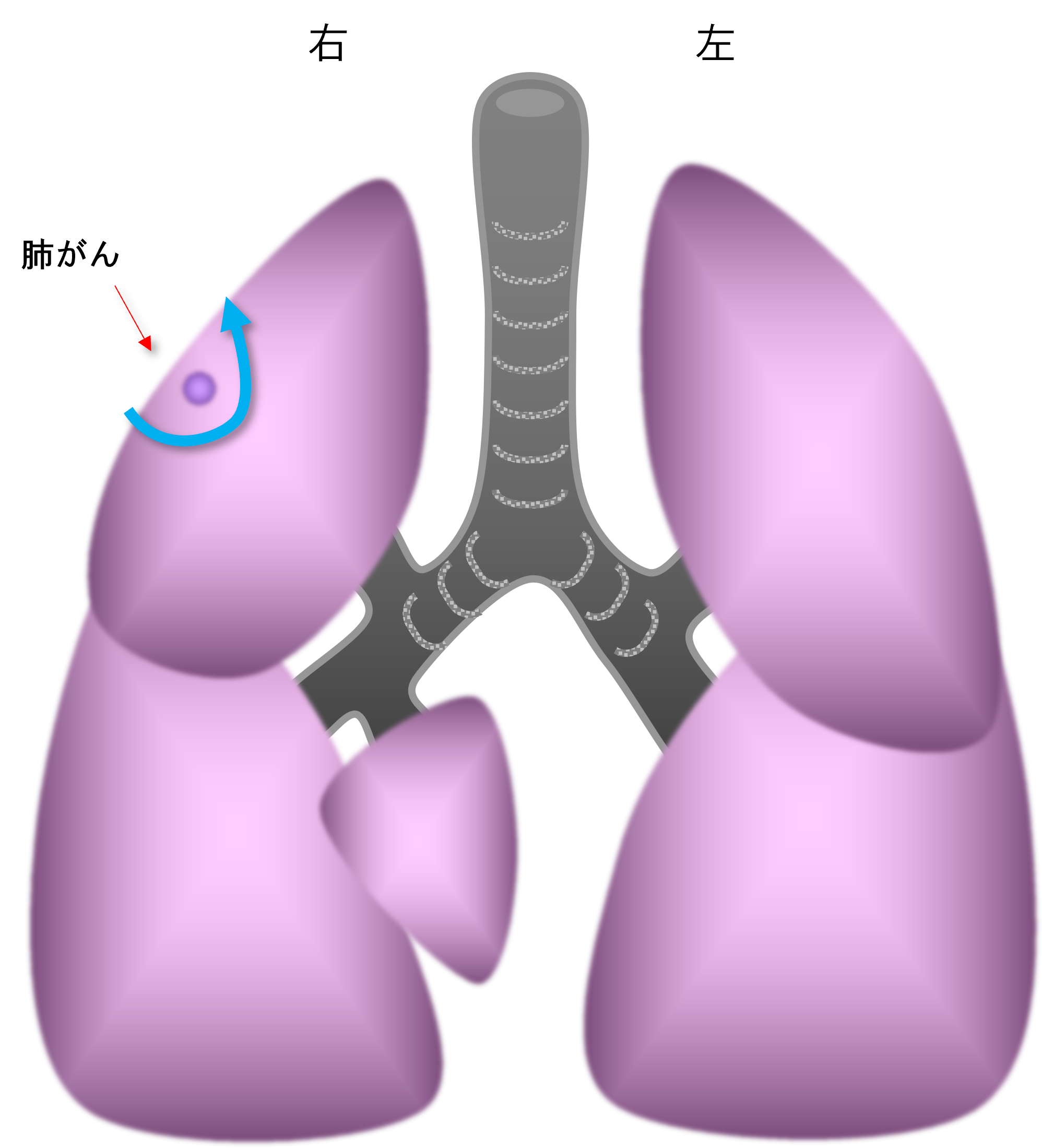
図6:肺部分(楔状)切除
区域切除や部分切除を選択するメリットは、残りの健康な肺をできるだけ多く残せることです。しかしいっぽうで肺の切り口にミクロレベルでのがんの取り残しがないかどうか十分注意する必要があります。もし取り残しに気づかないまま手術を終了してしまうと、がんが再発(断端再発といいます)してくることがあるのです。当センターでは、このような再発を防ぐため、区域切除や部分切除を選択する場合には、肺の切り口にがんが残っていないかどうかを顕微鏡で厳密にチェックしています。
- 手術のアプローチ(どういう方法でするのか)には、以下のような方法があります。
-
- 1. 胸腔鏡手術(図7):2-3か所の小さなキズをわき腹につくり、そこから手術を行います。胸腔鏡というカメラを用いて胸の中を観察し、主に鉗子で操作して肺切除を行います。
- 2. 開胸手術(図8):胸腔鏡手術やロボット支援手術と比べて、胸の創が大きくなります。しかし、実際に用手的に手術操作ができるため、より確実な手技を行うことができる点がメリットです。大きい肺がんの場合、進行した肺がんの場合、複雑な手技を必要とする場合などに選択されます。
- 3. ロボット支援手術(図9):手術支援ロボットを使用して手術を行います。当センターでは、ロボット支援手術の指導資格(プロクター)を有する医師が二人います。決してロボットが自動で手術するわけではありません。安心してロボット支援手術を受けていただけます。
- 4. その他
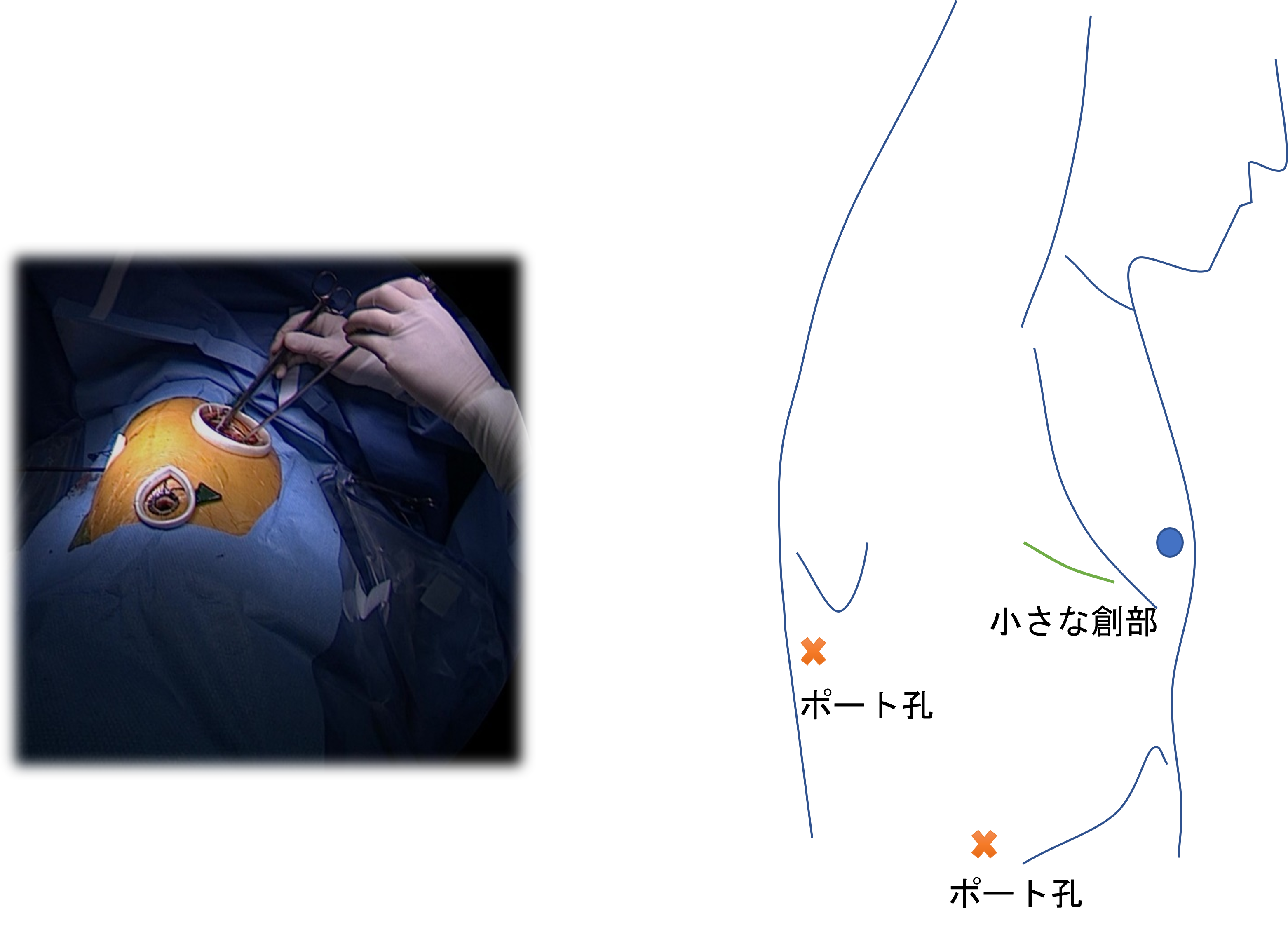
図7:胸腔鏡手術
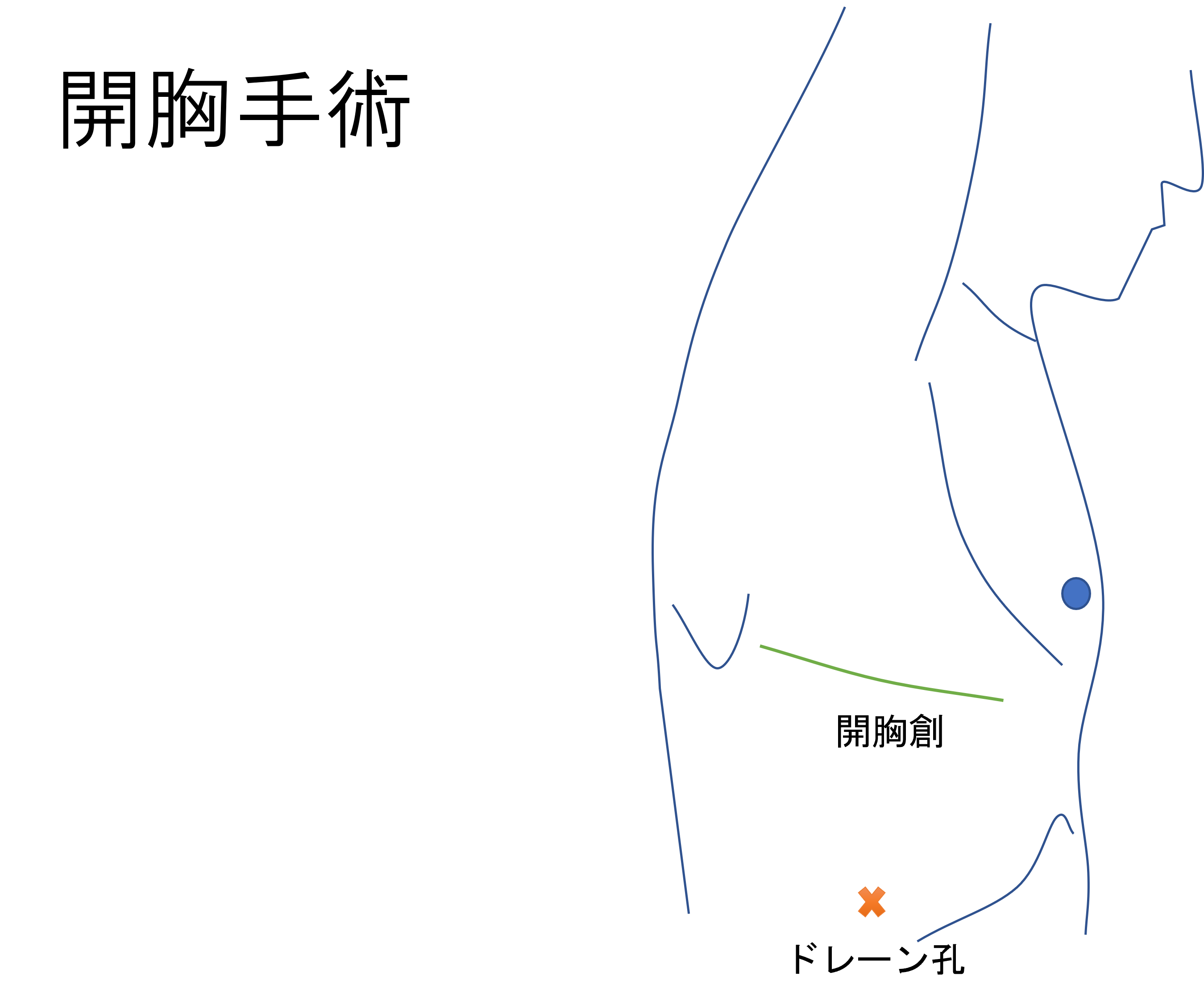
図8:開胸手術
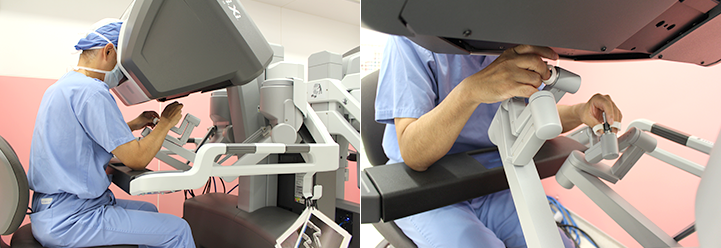
図9:ロボット支援手術
- 3 手術を受ける体力があるかどうか不安な患者さんへ
- 手術を考えている患者さんには、血液検査、肺活量などの肺の検査、心臓の検査、などを受けていただきます。あらゆる角度から手術を受ける体力があるかどうか、手術のリスクはどのくらいあるのか、について考えていくのです。そのうえで、リスクが高すぎると判断する場合があります。そのときは、手術以外の方法として、放射線治療、重粒子線治療、緩和医療などの代替案をご紹介させていただく場合があります。
- 4 進行肺がんの場合
- 進行がんの可能性がある場合には、手術の前や後、あるいはその両方で、薬物治療、放射線治療と組み合わせて治療計画を立てることがあります。特に最近は、免疫チェックポイント阻害剤や分子標的治療などの新しい薬剤を周術期に行う方法が導入されてきています。当センターでは、呼吸器内科や放射線腫瘍科と協力しながら、新たな治療の開拓に取り組むとともに、さまざまな集学的治療を行ってきています。少しでも治療効果の高い方法が提案できるよう努めています。
- 5 高齢者(80歳以上)の肺がん
- 最近では高齢の方が手術を受けることも珍しくありません。全国統計では、肺がんで手術を受ける患者さんの1割以上を高齢者が占めると言われています。年齢が高いというだけで手術ができないとは考えていません。お元気な方には手術を提案しています。ただ、高齢者の肺がん手術となると、ご本人やご家族にもためらいの気持ちがあるのは当然です。手術のあとに、元気に戻れるのか、手術はうまくいったけれどそのあと寝たきりになってしまうのではないか、などさまざまな心配がおありかもしれません。ご本人やご家族と繰り返し面談を行いながらよりよい結論が出せるようお手伝いしていきます。
- 6 肺のすりガラス陰影
- 肺のすりガラス陰影は、検診やあるいはそのほかのきっかけで胸部CT検査を受けて見つかります(図10-12)。このような影は、極初期の肺がんや前がん病変(いずれ肺がんに成長する可能性のある病変)であることが多いです。いっぽう、極軽微な局所的な肺の炎症性変化などの良性の変化であることもあります。肺がんと聞くと心配になるかもしれませんが、長い間(数年間も)同じ大きさで変化のないものもありまし、一部濃度の濃い部分が出現してきたりするもの(図11)や、時間をかけてゆっくり大きくなっていくもの(図12)があります。手術をおすすめする場合、経過観察をおすすめする場合などがあります。いちど専門医に診察しもらうことをおすすめします。小さい段階であれば、手術に踏み切るとしても、より小さい手術ですむことが多いです。
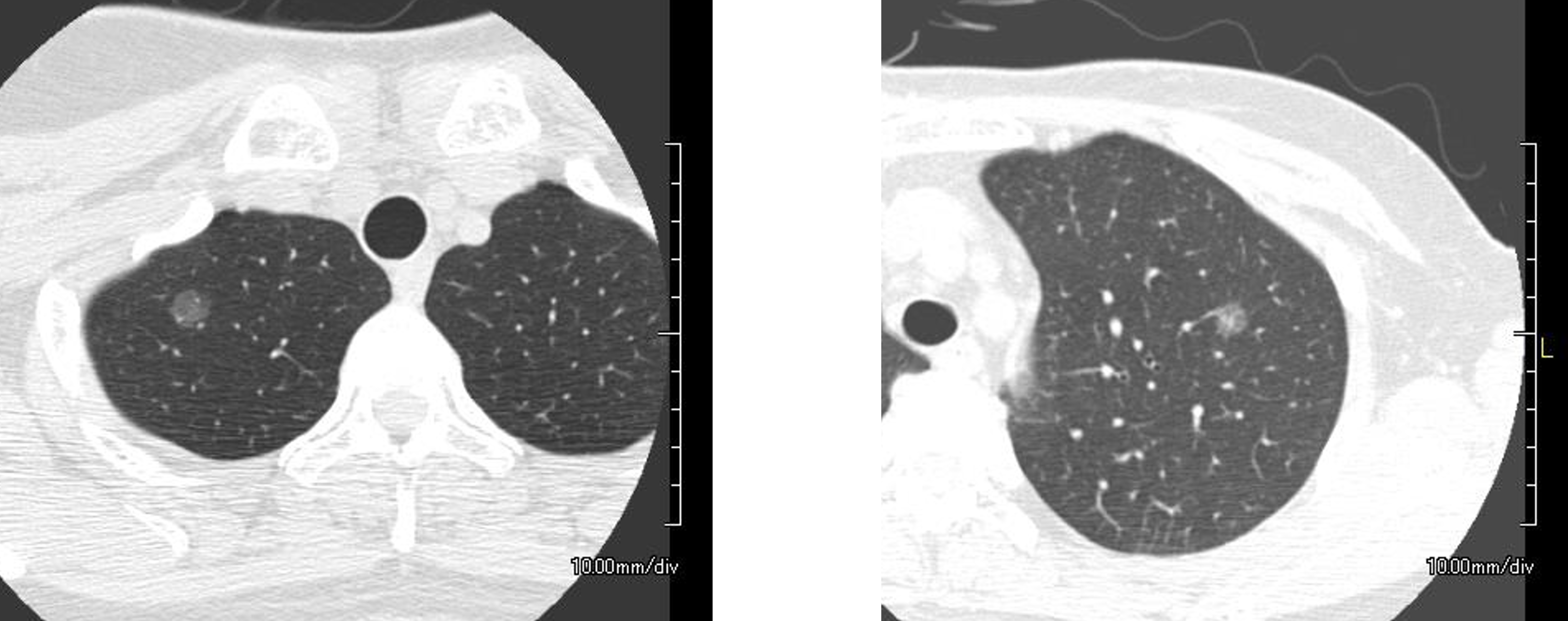
図10:肺のすりガラス陰影(初期の肺がん)
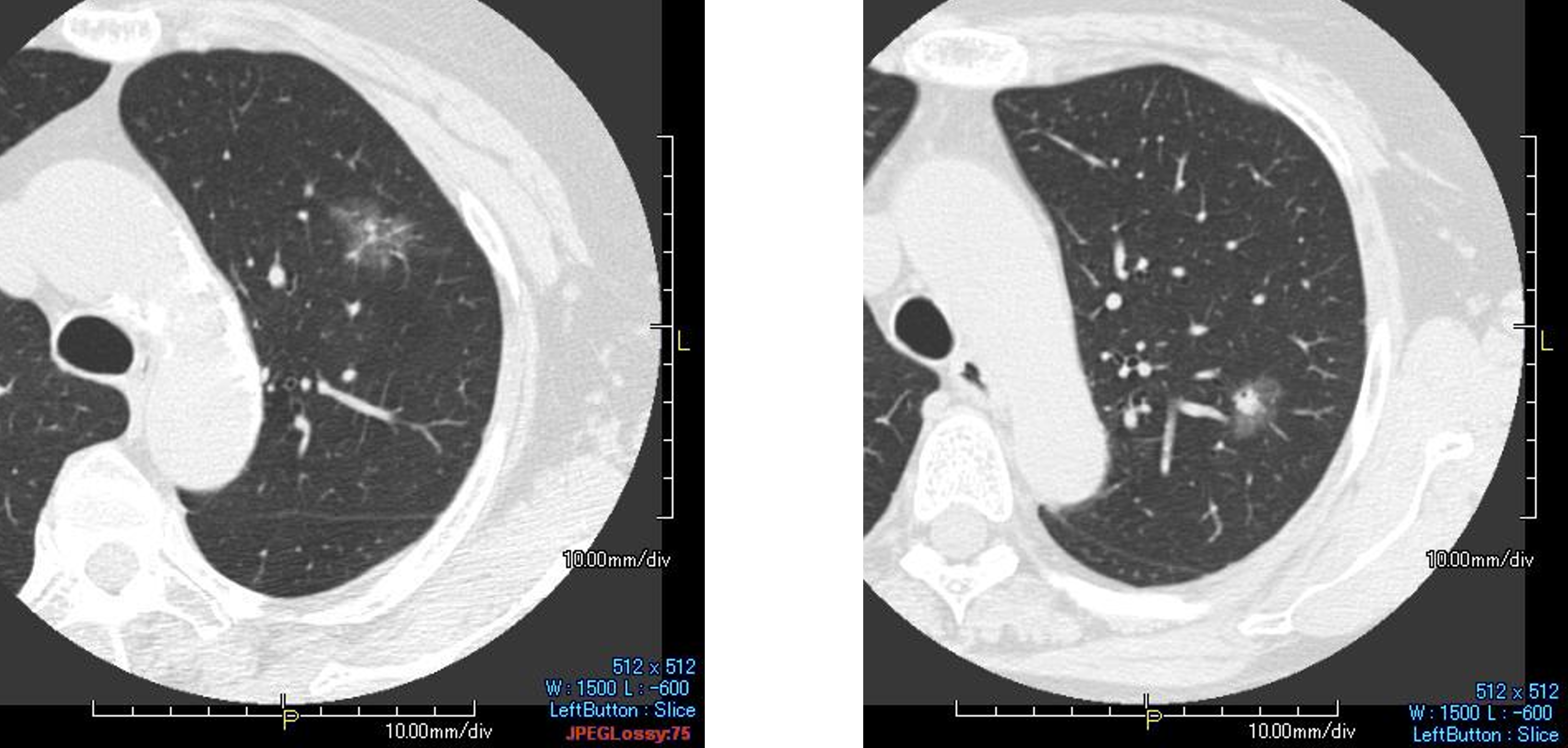
図11:肺のすりガラス陰影(中心部に濃度の高い部分がある場合)
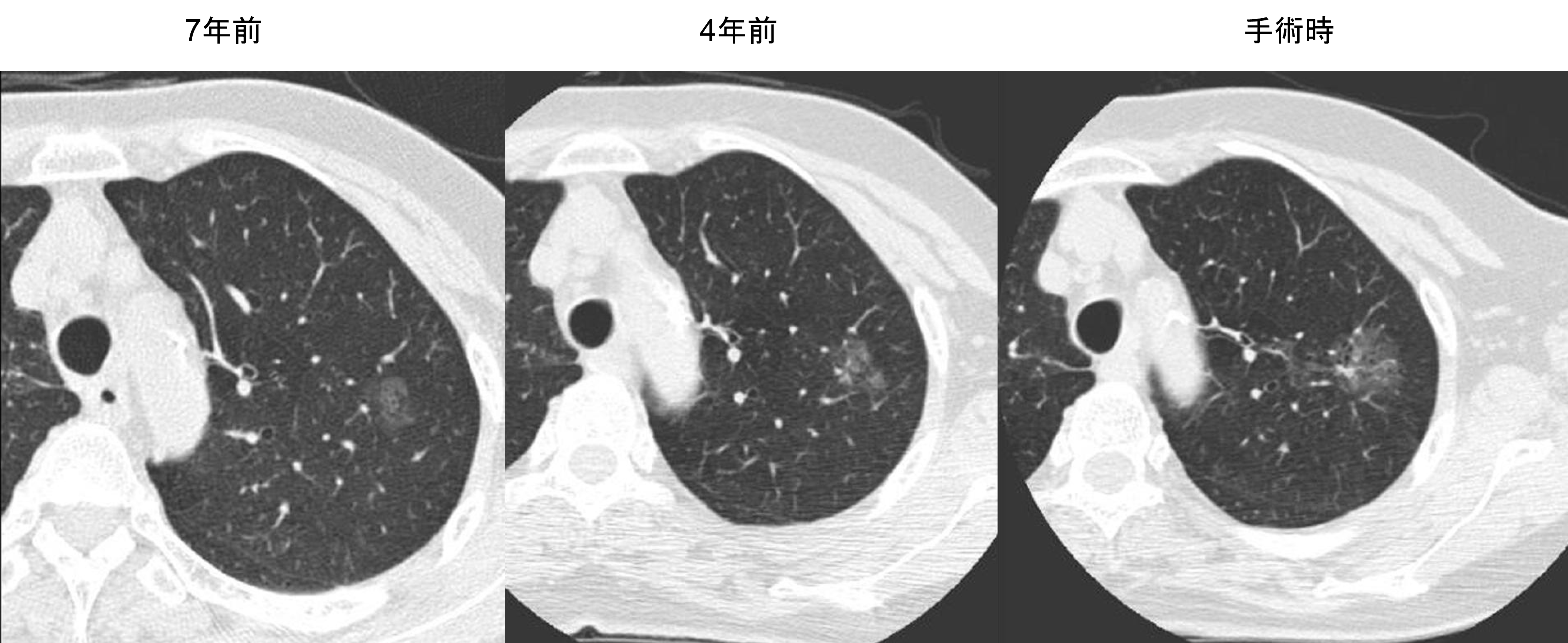
図12:肺のすりガラス陰影(長い時間をかけて大きくなっていった場合)
- 7 当センターでの肺がんの治療方針や手術の方法の考え方
- 日本肺癌学会が発行している肺癌診療ガイドラインには、標準的な治療法が記載されています。さらに、私たちは、いままでの経験や診療データを加えて、ひとりひとりの患者さんにとって一番よい方法をカンファレンスで協議して選択しています。このカンファレンスには、当センターで肺がん診療に携わっているさまざまな専門家(呼吸器外科、呼吸器内科、放射線腫瘍科、放射線診断科)が参加し、多角的に考察し意見を交換します。よい方法とは、肺がんを治すことと患者さんの負担とのバランスです。がんのタイプや進行度に加えて、患者さんの年齢、ご様子、たばこ歴の有無、さらに手術中の所見など、さまざまな要素を加味して、治療方針を決めています。手術の方法の判断には、手術中の所見による判断は重要です。われわれは、ほとんどすべての手術において、手術中に病理細胞検査の迅速検査を行います。これを行うことで、肺がんの種類や広がりを術中により正確に見極めて手術の方法を最終選択することができます。
- 治療方針について担当の先生と相談するときには、次のことをご自身あるいはご家族で確認しておきましょう。
-
- 1. たばこを吸っていましたか、吸っていたかたは、一日平均何本ですか?何年間吸っていましたか?もしも今も吸っている方は、すぐに禁煙しましょう。
- 2. いままで肺や心臓の病気をしたことがありますか?歩いたり、階段をあがったりして息がきれたりしませんか?
- 3. 糖尿病や高血圧などの病気をお持ちですか?
- 4. 血をさらさらにする薬を飲んでいますか?もし飲んでいる方は、どのような理由で飲んでいるのですか?
- 5. いままでほかに(他に)がんになったことがありますか?
- 8 当センターの肺がんの手術成績(図13-16)
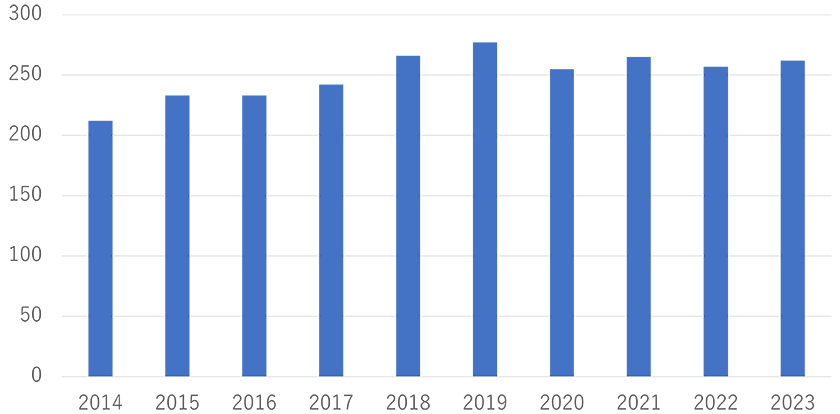
図13 原発性肺悪性腫瘍症例数
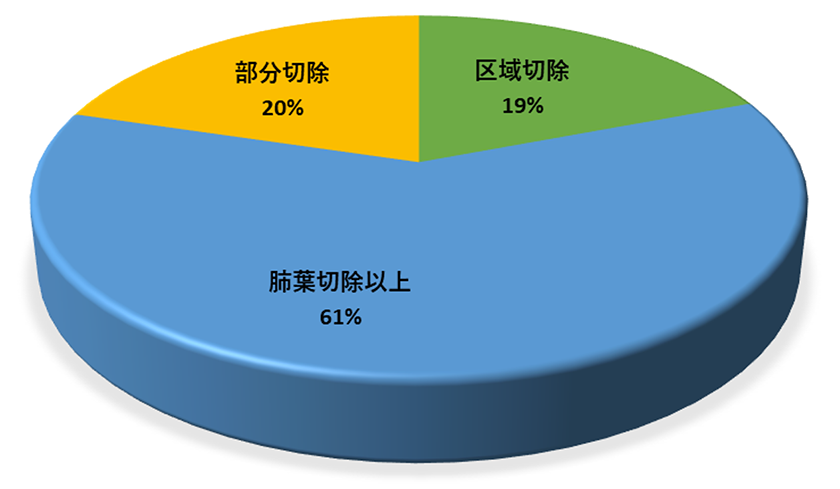
図14 肺切除術式(2023,N=256)
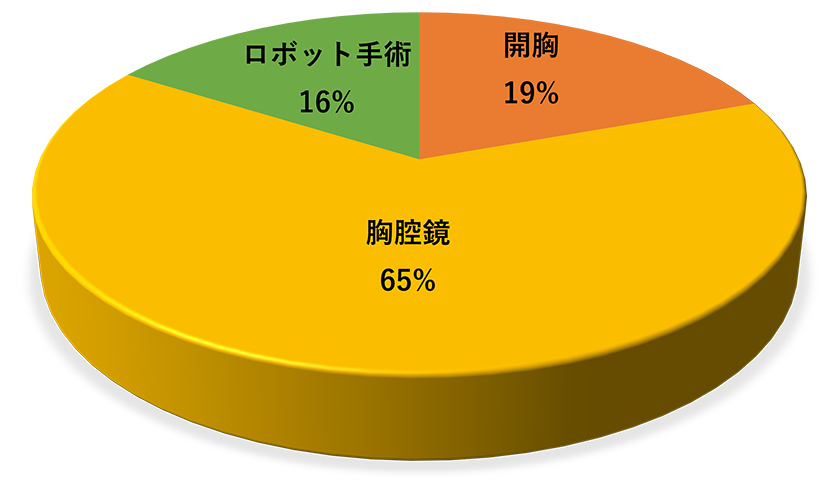
図15 手術方法(2023,N=262)
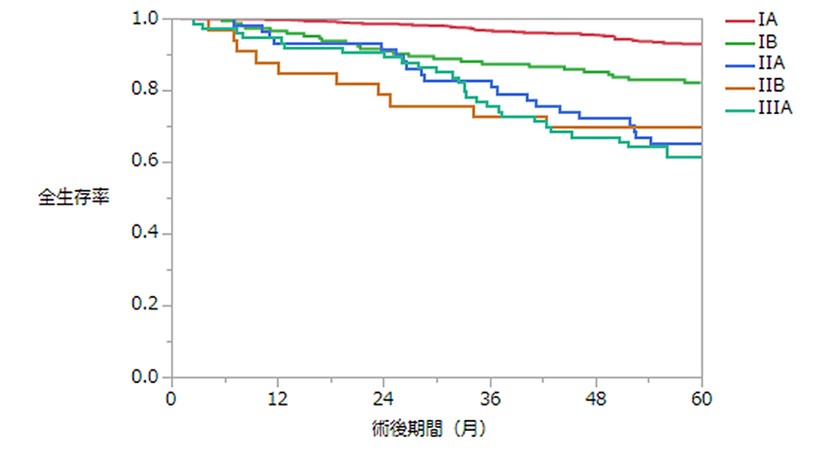
| 病理病期(第7版) | 患者数(人) | 5年全生存率(%) |
|---|---|---|
| IA | 535 | 92.8 |
| IB | 143 | 82.0 |
| IIA | 59 | 65.0 |
| IIB | 33 | 69.7 |
| IIIA | 74 | 61.4 |
図16 2014-17 非小細胞肺癌切除例(試験開胸・生検除く)
-
● 転移性肺がん(肺腫瘍)について
他のがんを手術して治したけれど、今度は肺に転移したという場合です。当センターはがん専門の医療機関であり、さまざまな転移性肺がんの治療経験が豊富で、それに基づいて最善の方法を選択します(図17)。もっとも多いのは大腸がん(直腸がんを含みます)が肺に転移してきた患者さんです。次いで、骨・軟部腫瘍、頭頸部扁平上皮がんなどの患者さんが多いです(図18)。手術した方がいい場合とそうでない場合があります。
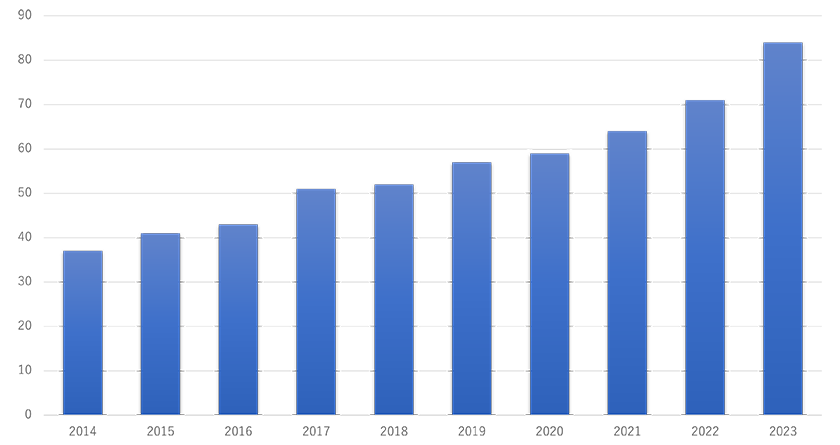
図17 転移性肺腫瘍症例数
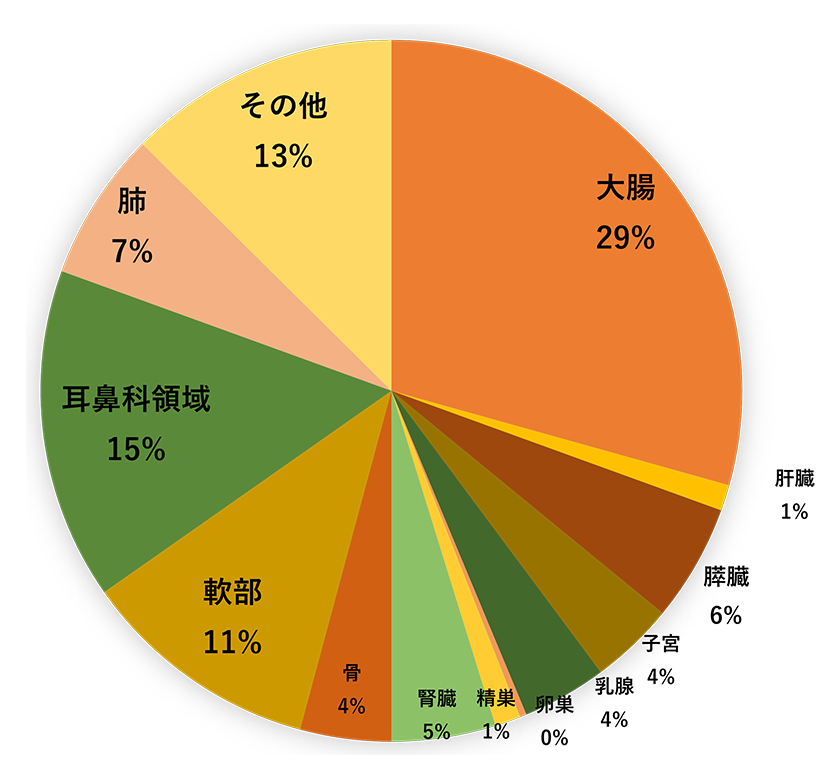
図18 転移性肺腫瘍原疾患(2019-23,n=334)
-
● 縦隔腫瘍(胸腺腫、胸腺がんなど)(図19)
この病気には、良性腫瘍や悪性腫瘍など、さまざまな種類があります。具体的には、胸腺腫、胸腺癌、胸腺過形成、胸腺嚢胞、悪性リンパ腫、テラトーマ、異所性甲状腺腫、などです。それぞれについて対応法は大きく異なりますので、ぜひ一度ご相談ください。(図19)
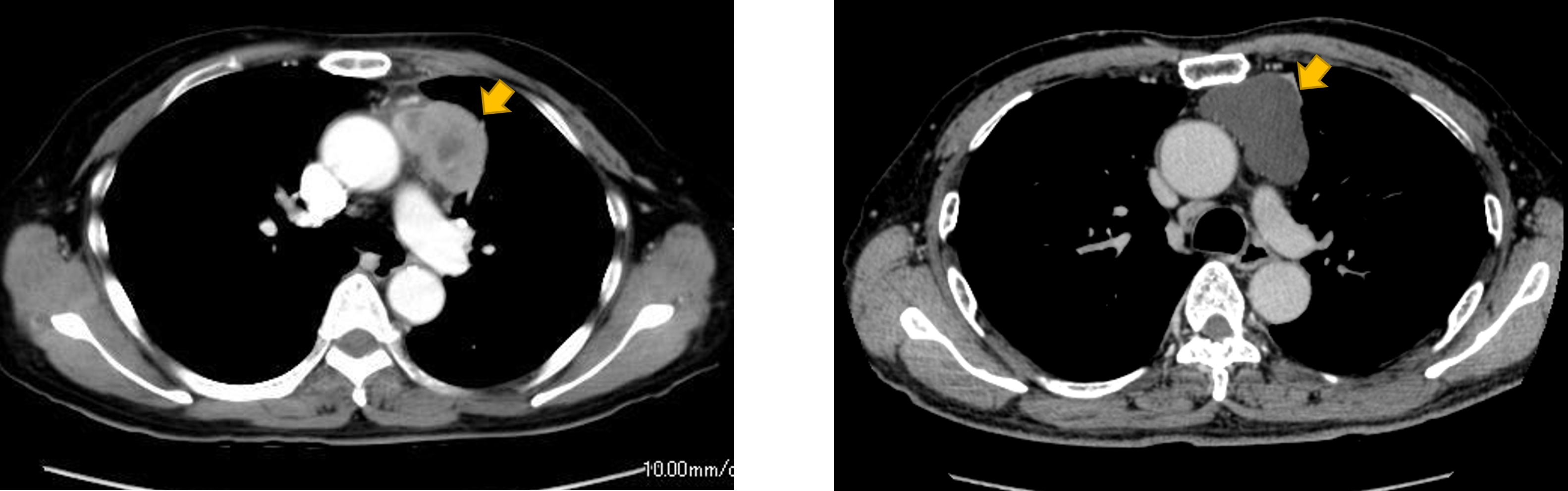
図19:左、胸腺腫、右、胸腺嚢胞
学会認定
- ● 日本外科学会専門医制度修練施設(指定施設)
- ● 日本呼吸器外科専門医合同委員会 専門研修基幹施設
Q&A
Q. がんの疑い、と言われていますが手術を受けなければならないのでしょうか?
A. 肺がんでは、手術以外の方法でがんかどうかを診断するのが難しい場合があります。胸部CT検査などでがんの疑いが十分に強いと判断された場合は、診断と治療をかねて手術をおすすめする場合もあります。
Q. 手術せずに経過観察することはできますか?
A. 胸部CT検査で、かげが小さくて淡い場合は、経過観察することもできます。このようなかげをGGO・GGN(すりガラス陰影, Ground Glass Opacity・Nodule)と呼んだりします。しかし、かげの形や色具合、場所などによりいろいろな判断があります。経過観察により手遅れになってしまわないよう、ご自身で判断せず、経験のある医師とよく相談されることをおすすめします。
Q. 臨床試験や治験などの新しい治療はありますか?
A. 国際治験や国内臨床試験などに参加しています。条件が合致すればそのような治療を選択肢とすることができます。
Q. ステージ3,4で手術はできないと言われました。手術は不可能でしょうか?
A. ステージ3の場合は、手術と薬物療法や放射線療法を組み合わせて治療することがあります。遠慮なくお問い合わせください。
A. ステージ4の場合は、残念ながら手術をお勧めする場合は少ないです。転移個数が少数の場合などは、手術を考慮する場合もあります。お問い合わせください。
Q. 手術以外に放射線治療や重粒子線治療はどうでしょうか?
A. 早期の肺がんに対しては、放射線治療や重粒子線治療も「からだにやさしいがん治療」として選択肢となっています。患者さんにとって手術が大きなリスクとなるときや患者さんが手術を受けたくない場合などは、これらの治療をおすすめします。しかし、これらは「がんにも優しい治療」である場合があり、手術と比べると治療成績は劣ると考えられています。ご自身で判断せず、経験のある医師とよく相談し、それぞれの利点と欠点についてよく考えましょう。
Q. 肺の手術はしんどい、と聞きましたが大丈夫でしょうか。
A. 80歳以上のかたでも、手術を受けて元気に退院されています。ただ、患者さんそれぞれで大きな差がありますので、肺や心臓、動脈硬化の検査などを行い、手術を安全に乗り切ることができるかどうかを調べていきます。
Q. 80歳以上のかたでも、手術を受けて元気に退院されています。ただ、患者さんそれぞれで大きな差がありますので、肺や心臓、動脈硬化の検査などを行い、手術を安全に乗り切ることができるかどうかを調べていきます。
A. 原発の癌の種類によって手術を積極的に行う場合と、薬物治療などのほうがよい場合があります。○○癌の治療をしてくださっている担当の先生とよく相談なさったうえで、もし手術がよい方法と言われたらいちどご相談ください。
手術支援ロボットda Vinci Xiについてはこちら
スタッフ紹介
-

副院長兼主任部長
岡見 次郎
| 職 名 | 氏 名 | 専門分野 | 認定医/専門医/指導医 |
|---|---|---|---|
| 副院長兼主任部長 | 岡見 次郎 | 呼吸器外科 | 日本外科学会専門医・指導医 呼吸器外科専門医 日本肺がんCT 検診認定医 日本がん治療認定医機構がん治療認定医 日本消化器病学会専門医 大阪大学呼吸器外科臨床教授 ダビンチサージカルシステム認定資格 |
| 副部長 | 馬庭 知弘 | 呼吸器外科 | 日本外科学会専門医・指導医 呼吸器外科専門医 気管支鏡専門医・指導医 ダビンチサージカルシステム認定資格 |
| 医長 | 櫻井 禎子 | 呼吸器外科 | 日本外科学会専門医 日本呼吸器学会専門医 日本呼吸器外科学会専門医 |
| 診療主任 | 井口 貴文 | 呼吸器外科 | 日本外科学会専門医 呼吸器外科専門医 ダビンチサージカルシステム認定資格 |
| レジデント | 鮫島 弘睦 | 呼吸器外科 | 日本外科学会専門医 呼吸器外科専門医 ダビンチサージカルシステム認定資格 |
| レジデント | 福田 祥大 | 呼吸器外科 | 外科専門医 |
| レジデント | 徳永 拓也 | 呼吸器外科 | 外科専門医 |
![]()











