肝胆膵内科
- 診療内容 / 実績
- スタッフ紹介
- 外来診療表
医学的知見に基づいた、質のよい医療の提供を心がけています。
肝胆膵内科では、肝臓、膵臓、胆のう、胆管などの肝胆膵領域悪性腫瘍の診断と治療を専門的に行う診療科です。肝がんの治療では、ラジオ波焼灼療法(RFA)、新規治療薬による分子標的治療、他診療科と連携しての動脈塞栓術(TACE)、放射線治療なども行っています。
難治がんである膵胆道がんに関しては、病理診断を含む内視鏡検査、切除不能がんに対する抗がん剤治療、がんに伴う胆管狭窄や消化管閉塞に対する内視鏡治療を全て肝胆膵内科で担当しており、患者さんにとっての適切な治療をスムーズに提供出来るように心がけています。
また膵臓がんの早期診断システム構築のため、膵臓に特化した体外式腹部超⾳波検査(膵精密超⾳波検査)を⽤いて、膵がんの⾼危険群の⽅を対象に定期健診(膵がん検診)を実施しています。詳細は肝胆膵内科膵検診室のホームページをご覧ください。
当センターでは毎月第3水曜日の午後2時30分から定期的に膵がん教室を開催しています。膵がん教室では、膵がんの治療中の患者さんへ、さまざまな情報を提供しています。詳細は、膵がん教室のホームページをご覧ください。
主要疾患
肝臓、膵臓、胆のう・胆管の悪性腫瘍
治療ポリシー
○常に患者さんに対して、医学的知見に基づいた質の良い医療を提供することをポリシーとしています。
○患者さんの生存期間を延長し、生活の質(QOL)を改善できる治療を目指します。
○新規薬剤の臨床試験にも積極的に参加し、新しい治療の可能性を追求します。
主な検査・治療について
肝がん
| 治療法 | 入院・外来 | 治療日数 |
|---|---|---|
| 肝細胞がん、転移性肝がんのラジオ波焼灼療法 | 入院 | 約 7~10 日間 |
| 肝細胞がんの動脈塞栓術・動脈注入療法 | 入院 | 約 7~14 日間 |
| 肝細胞がんの分子標的治療 | 入院/外来 | 約 5 日間の入院後、外来通院 |
![]()
肝がんおよび肝腫瘍について、超音波検査やCT検査、MRI検査を用い、正確な病期の診断に努めています。肝がんと診断した場合、全身状態や肝予備能、腫瘍の個数や大きさ、肝臓外への転移の有無などにより、治療方針を決定します。以下に、当科におけるそれぞれの病期の診療コンセプトをお示しします。

早期 (腫瘍は肝臓内のみに存在し、サイズは3cm、3個まで)
外科と連携した最適な治療法の選択
新しい治療デバイスや治療支援法を用いた低侵襲で効果の高い穿刺局所療法
治療は、主に手術もしくはラジオ波焼灼療法(RFA)が適応になります。個々の症例に応じ、最適な治療を選択します。手術の方針になれば、当院の外科を紹介させて頂きます。ラジオ波焼灼療法(RFA)は超音波画像を見ながら、肝がんに対して体の外から細い電極針を刺し、対極板との間に電流を流すことで熱を発生させることにより、がんを死滅させます。2020 年度は当科では約 130例治療を行いました。最新の超音波装置を導入し、電極針は複数の種類を揃えており、それぞれの患者さんに最適の電極針を使用しています。治療の際には造影剤や、CT画像や MRI 画像と超音波画像を同時に表示する仮想超音波技術を使用し、精密に治療しています。ラジオ波焼灼療法の翌日に、CT 検査もしくは MRI 検査を行い、治療前後の 3D フュージョン画像を作成し、治療効果を評価しています。正確な治療を心がけていますが、治療が不十分と考えられた場合には追加治療を行い、完全にがんが消失した状態を目指します。入院期間は約 1-2 週間程度となります。2017 年 7 月にマイクロ波療法という新しい焼灼治療が保険適応となりました。マイクロ波療法はラジオ波焼灼療法よりも高い周波数を使用し、がんを死滅させます。1回の穿刺でラジオ波焼灼療法よりも広い範囲を早く焼灼できるメリットがあります。入院期間はラジオ波と概ね変わりませんが、治療時間が RFA より短く、患者さんの負担も少ないと考えています。当院でも症例を選択し、マイクロ波治療を行っています。
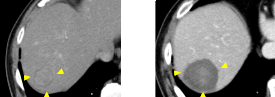
図:肝細胞がんに対してマイクロ波治療を行い、遺残なく焼灼しえた症例
中間期 (腫瘍は肝臓内のみに多数存在)
肝予備能を温存しながら抗腫瘍効果を発揮するための肝動脈化学塞栓療法と全身薬物療法の併用
6 種類の薬物を用いた全身薬物療法(免疫療法、分子標的治療)による QOL の維持と予後の改善
治療は、主に肝動脈化学塞栓療法(TACE)もしくは全身薬物療法が適応になります。肝動脈化学塞栓療法(TACE)は足の付け根からカテーテルを挿入し、造影剤を用いながらカテーテルの先端を進め、腫瘍を栄養する血管を同定します。カテーテルの先端から抗がん剤をゆっくり入れ、その後塞栓物質を入れ、腫瘍への血流を遮断し、がんを死滅させます。放射線科と連携しながら、治療を行っています。この病期では、従来は肝動脈化学塞栓療法(TACE)が標準治療として行われていました。しかし、肝動脈化学塞栓療法(TACE)を繰り返し行うことによる肝予備能の低下が懸念され、また肝動脈化学塞栓療法(TACE)の治療効果が乏しい症例があることから、近年全身薬物療法を先に行い、治療効果を見ながら肝動脈化学塞栓療法(TACE)を追加するという治療が行われ、予後の改善が報告されています。当院でも、症例により肝動脈化学塞栓療法(TACE)と全身薬物療法のいずれを先行させるか、あるいは全身薬物療法中のどのタイミングで肝動脈化学塞栓療法(TACE)を追加するか、をカンファレンスで検討し、治療を進めています。
全身化学療法は、免疫療法と分子標的治療に分けられ、6 種類の薬物が使用可能です(2021年7月時点)。免疫療法は、本来備わっている免疫の力を活性化して、がんを攻撃する治療法です。がん患者さんの体内では、がん細胞に対する免疫(攻撃力)はブレーキがかかっています。免疫療法を行うことにより、ブレーキを解除し、がん細胞に対する免疫(攻撃力)を回復させます。分子標的治療では、正常の細胞よりもがん細胞に多く発現している遺伝子やたんぱく質を標的とし、がん細胞の増殖やがん細胞を栄養する血管が新たに作られることを抑えます。腫瘍の進展度や場所によっては、局所治療を併用し、高度集学的治療を行います。また、大阪大学と連携し、治療効果を上げる要因を解析するといった臨床研究も行っています。
進行期 (脈管侵襲(胆管や門脈への浸潤)がある、肝臓外に転移している)

6 種類の薬物を用いた全身薬物療法(免疫療法、分子標的治療)による QOL の維持と予後の改善
体幹部定位放射線療法(SBRT)/強度変調放射線治療(IMRT)を組み合わせた脈管侵襲症例に対する集学的治療
治療は、主に全身薬物療法が適応になります。脈管侵襲部位(腫瘍が血管などに食い込んだ状態)に対しては、当院では積極的に体幹部定位放射線療法(SBRT)/強度変調放射線治療(IMRT)を併用し、治療を行います。放射線治療では、精度を高めるために、金属マーカーを留置し、放射線照射を行っています。また、放射線治療は骨転移に伴う疼痛緩和のために行う場合もあります。
当センターでは個々の症例に応じ、毎週金曜日に、内科、外科、放射線腫瘍科、IVR科合同でカンファレンスを行い、治療方針を決定しています。肝細胞がん治療に携わる全ての科で議論する事で患者さん個々に最適な治療を提供する事を第一に考えています。
- ウイルス性肝炎(B 型肝炎、C 型肝炎)
- 診断のためにエコーを用い、肝腫瘍生検を行っています。2020 年度は当科では約 130 例生検を行いました。当院では検体を採取する際に、細胞検査士が同席しています。ベッドサイドで細胞診断士が採取した検体を評価し、適切に採取できていることを確認し、処置を行っています。転移性肝腫瘍の治療は、主科(主治医)と相談し、局所治療の適応などを検討します。
- 肝障害
- 当院では、多科にわたり、さまざまな抗がん剤治療を行っています。使用する薬剤は従来の殺細胞性抗がん剤だけではなく、免疫療法や分子標的治療、抗体治療、ホルモン治療などが行われ、副作用も様々です。当科では、当院で抗がん剤治療を受けられた患者さんの肝機能障害について、全般的に診療を行っています。
膵胆道がん
| 治療法 | 入院・外来 | 治療日数 |
|---|---|---|
| 胆のうがん、胆管がん、膵がんの抗がん剤治療 | 入院 | 約1~2週間 |
| がんによる胆管の狭窄や閉塞に対する治療(ドレナージやステント留置) | 入院 | 約1~2週間 |
![]()
膵胆道がんに関しては、病理診断を含む内視鏡検査、がんに伴う胆管狭窄や消化管閉塞に対する内視鏡治療、切除不能がんに対する抗がん剤治療を全て肝胆膵内科で担当しており、患者さんにとって最善の治療をスムーズに提供出来るように心がけています。
- 病理診断を含む内視鏡検査
- 観察目的の超音波内視鏡は年間約680件、超音波内視鏡下穿刺吸引生検(EUS-FNA)は年間約290件行っています。適宜、内視鏡的逆行性膵胆管造影(ERCP)も行い、出来るだけ安全で正確な病理診断を行います。
2018 年 12 月よりマイクロサテライト不安定性(MSI)検査、2019 年 6 月よりがん遺伝子パネル検査が保険承認となり、肝胆膵領域がんにおいては、病理診断だけでなく、遺伝子関連の検査を見据えた病理検体の採取が重要となっています。
他臓器がんと比べて膵胆道がんでの検体採取は困難とされていますが、当院では病理部とも協力しながら、がん遺伝子パネル検査を含む遺伝子検査が出来るだけ高確率に施行できるように取り組んでいます。
具体的な処置の内容については、内視鏡センターのホームページをご覧ください。 - 胆管狭窄や消化管閉塞に対する内視鏡治療
- 内視鏡的胆道ドレナージ術、超音波内視鏡下ドレナージ術、胃・十二指腸ステント留置術などの内視鏡処置を適切に施行しています。
具体的な処置の内容については、内視鏡センターのホームページをご覧ください。 - 胆膵切除不能がんに対する診療方針
- 手術のできない進行膵胆道がん症例に対しては、患者さんの状態に合った最善の診療方針をご提案出来るよう取り組んでいます。膵がん・胆道がんの抗がん剤治療(化学療法)は、近年の遺伝子診療に基づく治療も含め、着実に進歩を続けています。切除不能局所進行膵がんでは化学療法と放射線療法を組み合わせた治療(化学放射線療法)も適宜検討しています。
- 切除不能局所進行膵がんに対する治療
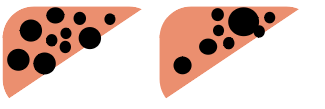
- 切除不能局所進行膵がんに対する治療は、適切な病期診断後に速やかに治療を開始します。近年は、多剤併用療法による化学療法によって生存期間の延長を認めていますが、当科では放射線治療の適応症例に関しては、積極的に化学放射線療法を組み合わせた集学的治療を行い、放射線腫瘍科の先生方のご協力を頂きながら治療成績のさらなる向上を図っています。放射線治療は VMAT(強度変調回転治療)を用い、より高精度な照射を行っています。腫瘍縮小効果が得られた患者さんについては、消化器外科の先生方と協議しながら、Conversion surgery(元々切除不能と判断されていた病変が縮小することにより、膵切除術が行えるようになること)の可能性を模索しています。切除不能局所進行膵がんと診断されても、化学療法・化学放射線療法により腫瘍縮小が得られたため Conversion Surgery が可能となった症例も経験しています。(写真)

図 Conversion surgery し得た、切除不能局所進行膵がんの一例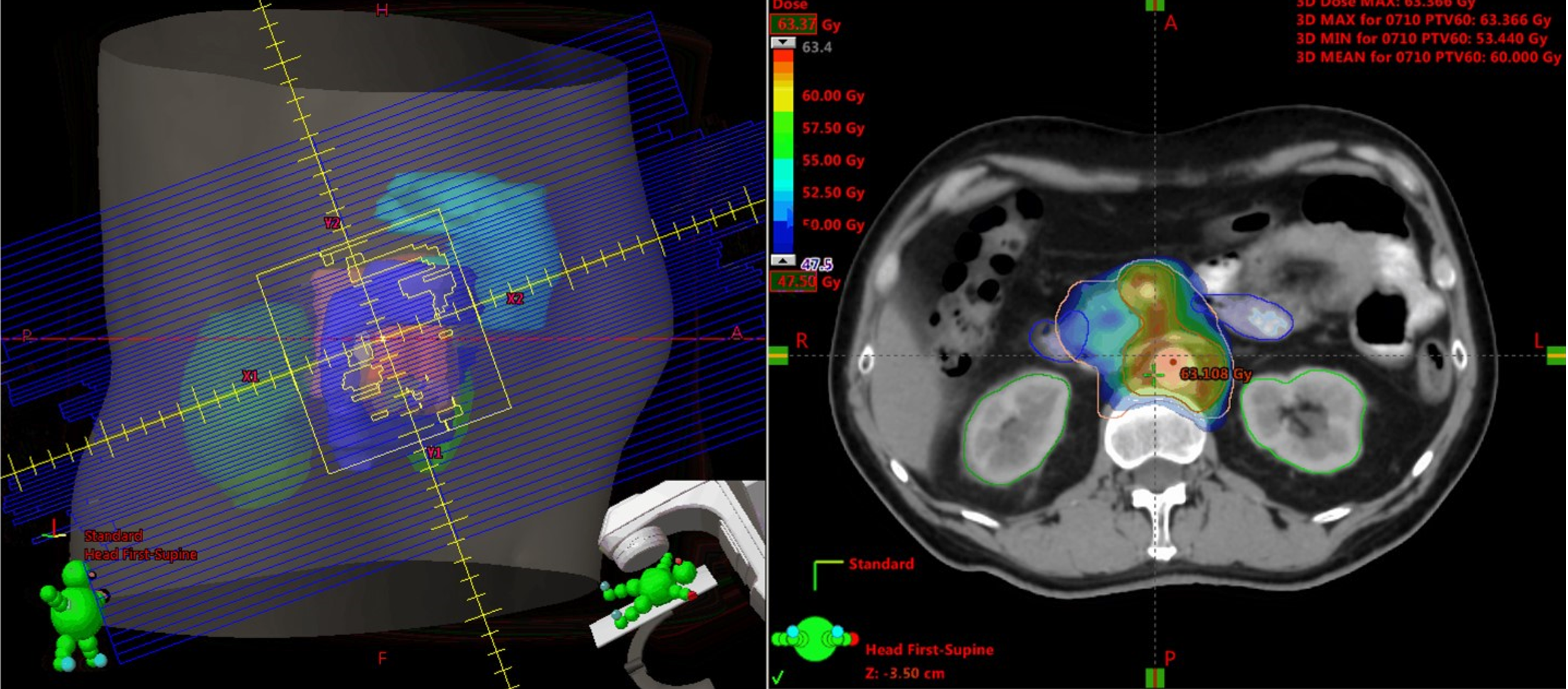
図 放射線治療(VMAT)の線量分布図 - 遺伝子診療に関する取り組み
- 近年、肝胆膵領域がんにおいても、遺伝子関連の検査が行えるようになりました。2018 年 12 月よりマイクロサテライト不安定性(MSI)検査、2019 年 6 月よりがん遺伝子パネル検査が保険承認となり、これらの検査では癌の組織診検体を用いて遺伝子検査を施行しています。採血を用いて行う遺伝子検査もあります。胆膵がん領域では MSI 検査の陽性例は 2-3%と少ないですが、陽性例では免疫チェックポイント阻害剤であるぺムブロリズマブが奏功する症例があります。(写真)
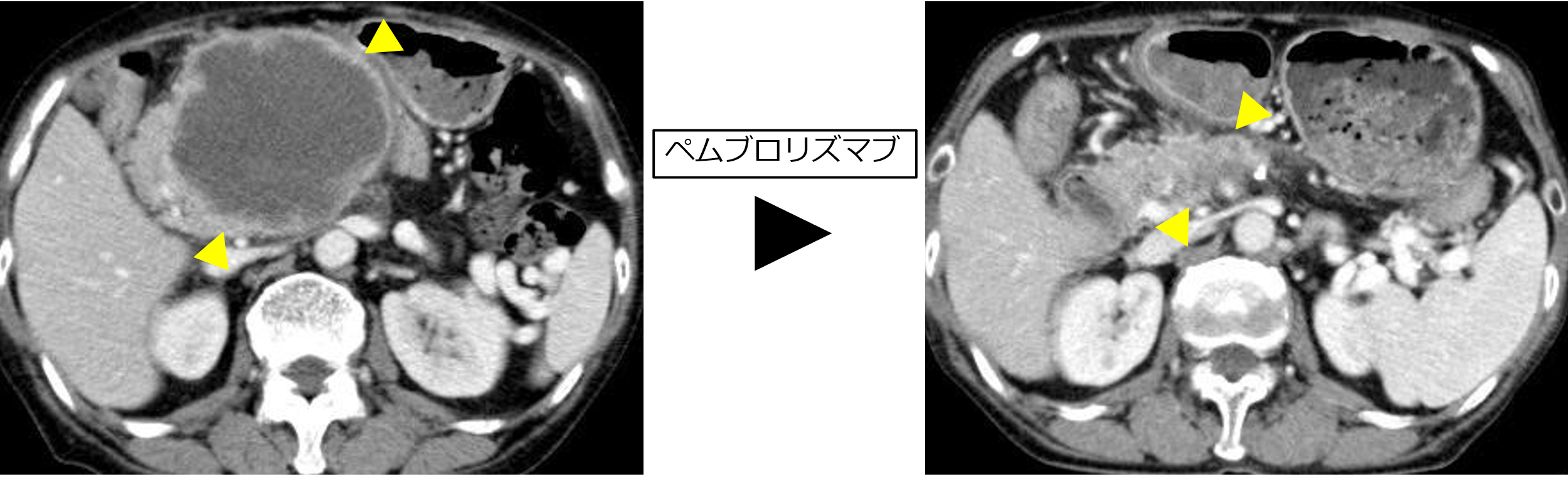
図 MSI-high 膵がんの一例肝胆膵領域がんに対しても、遺伝子診療部と連携してがん遺伝子パネル検査を施行しています(2023年度 当科からの出検数:165例)。胆膵がん領域でのがん遺伝子パネル検査は治験の検索の他、固形がんとしての免疫チェックポイント阻害剤や NTRK 阻害剤の適応、膵がんに対する PARP 阻害剤(オラパリブ)の適応、胆道がんに対する FGFR 阻害剤(ペミガチニブ)の適応の検討などの治療選択に重要であると考え、検査結果に基づいた個別化治療につながるように積極的に取り組んでいます。がん遺伝子パネル検査についての詳細をお知りになりたい方はがん情報サービスのホームページをご覧下さい。
- 神経内分泌腫瘍(NEN)などの希少がん
- 希少がんである神経内分泌腫瘍(NEN)に対する診断・治療に関しても積極的に取り組んでいます。当センターは、多くの NEN の患者さんの診療を行っている全国でも有数の施設で、当科では肝胆膵領域の NEN の患者さんの診療(診断~治療まで)を行っています。
治療は、多診療科が参加する院内 NEN カンファレンスで、一人一人の患者さんの病状を共有し、ガイドラインや経験にのっとった最善の治療を行っています。日本神経内分泌腫瘍研究会や日本臨床腫瘍研究グループ(JCOG)の臨床試験にも参加しています。NEN に関するお問い合わせは、希少がんセンターのホームページをご覧下さい。
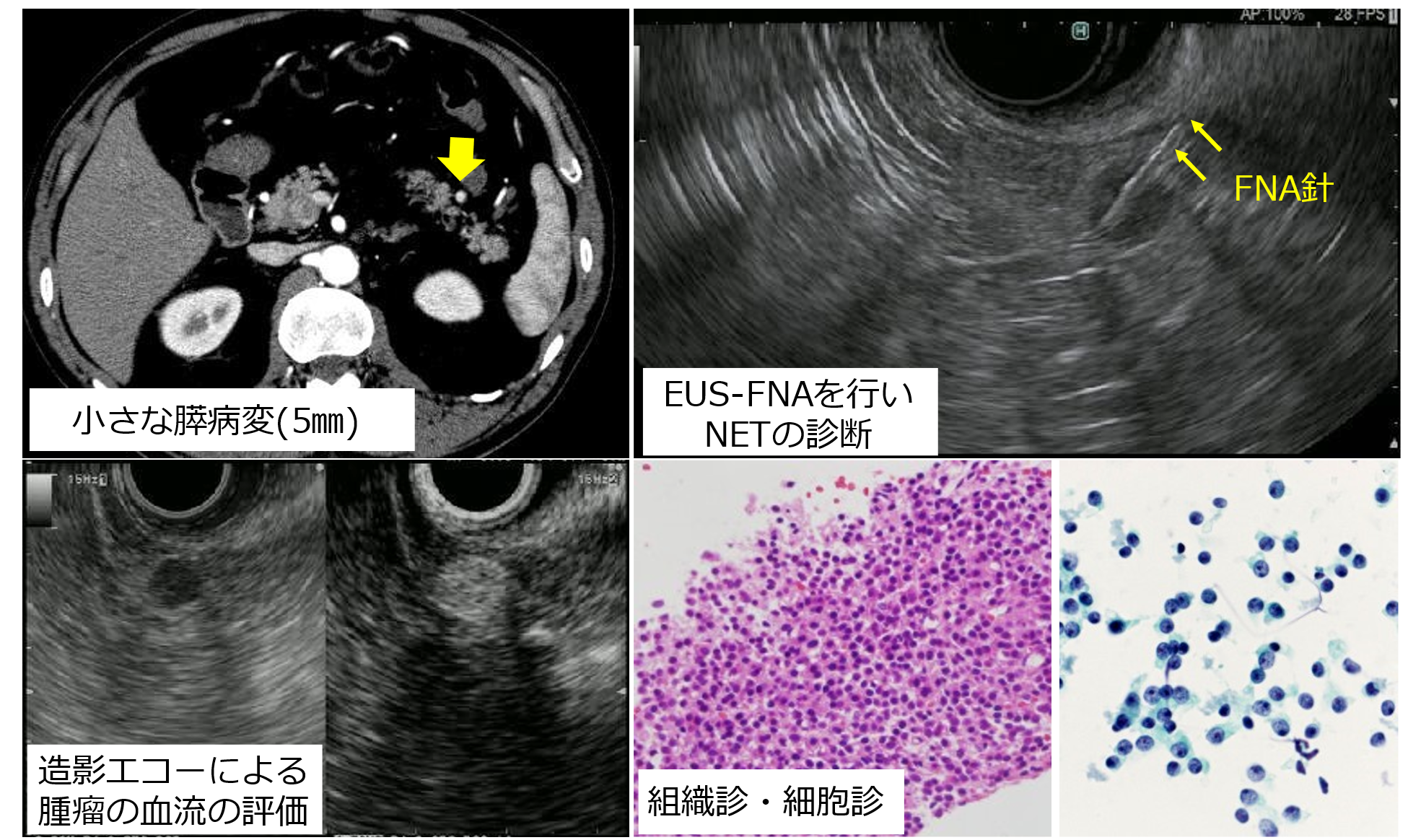
図 小さな膵腫瘤に対する超音波内視鏡下穿刺吸引生検(EUS-FNA)により、神経内分泌腫瘍(NEN)と病理診断できた症例 - 十二指腸乳頭部腫瘍
- 十二指腸乳頭部腫瘍に対する外科的切除(膵頭十二指腸切除術)は確実な切除が期待できる反面、術中・術後合併症のリスクが懸念されます。そのため、内視鏡適応となる患者さんに対しては消化管内科の先生方と協力して積極的に内視鏡治療(内視鏡的十二指腸乳頭切除術)を行っており(写真)、全国有数の治療実績があります(2024年3月までの内視鏡的十二指腸乳頭切除術施行件数:151例)。
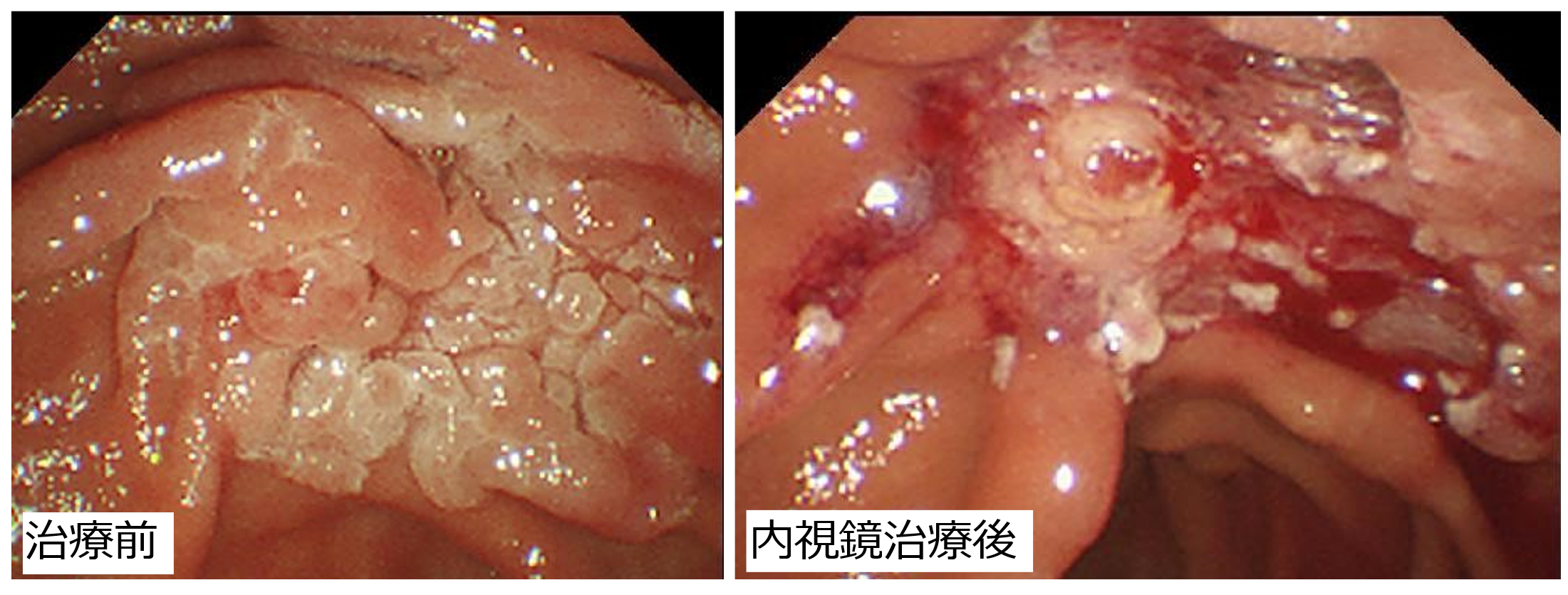
図 広範囲の十二指腸乳頭部腺腫に対して内視鏡治療を行い、遺残なく切除しえた症例
膵精密超音波検査・膵がん検診について
難治がんである膵がんの早期診断システムの構築にも取り組んでいます。2020 年 4 月からは肝胆膵内科膵検診室にて検診部消化器検診科の膵がん検診を引継ぎ、膵臓に特化した体外式腹部超音波検査(膵精密超音波検査)を用い、膵がんの高危険群の方を対象に定期検査を実施しています。1998年 5月の開始以降、2024年3 月末までに大阪府内の健診施設などからのご紹介で膵スクリーニングとして、約13,500名の方が受診されています。又、経過観察としてのべ約29,400件実施しています。
膵がん検診は、膵精密超音波検査を用いたシステムであり、日本では当センターだけで実施しています。膵精密超音波検査は、通常の超音波検査の 1.5 倍~2 倍の病変検出感度を持っており、本システムでの膵がんの診断は、50%以上がステージの 0~1 と膵がんの早期診断を可能にしています。詳細は肝胆膵内科膵検診室のホームページをご覧ください。
主要検査
超音波内視鏡検査(EUS)、超音波内視鏡下穿刺吸引生検(EUS-FNA)、内視鏡的逆行性膵胆管造影(ERCP)、超音波下穿刺吸引生検(US-FNA)、造影超音波検査(CEUS)など
治験情報
治験参加をご希望もしくは検討されている場合には、かかりつけ医からの紹介が必要です。治験には、さまざまな条件や参加人数の制限などがあるため、必ずしもご希望に沿えないこともあります。その場合には、保険診療で認められた標準治療を行うことになります。
- 治験とは
- 医薬品の臨床試験の実施に関する基準(厚生省令第 28 号)を遵守し、厚生労働省から新しい薬
の製造の承認を得るために、人における安全性や有効性を調べる臨床試験のこと。
リーダー候補の医師養成
当科では、各分野のリーダーになれる医師の育成に力を入れています。後期研修もしくは終了時点で、肝胆膵領域の医療を集中的にトレーニングしたいと考えている若い医師の方、ぜひ当センタ―のプログラムでの研修をお勧めします。
>>医師募集(臨床研修医)の詳細はこちら
診療実績
| 年間の肝処置/治療件数(2023年度) | 肝腫瘍生検約120例、 肝がん穿刺局所治療(ラジオ波/マイクロ波など)約150例、肝がん化学療法施行約60例 初発肝がんに対する穿刺局所療法後の5年生存率72% |
| 年間の胆膵処置/治療件数(2023年度) | EUS 約680件、EUS-FNA 約290件、ERCP関連処置(胆道ドレナージ等) 約670件、胃・十二指腸ステント留置術 約30件、膵精密超音波検査 約760件、胆膵領域がん化学療法施行患者数約430名 |
![]()
学会認定
● 日本内科学会教育関連病院
● 日本消化器病学会認定指導施設
● 日本消化器内視鏡認定指導施設
● 日本肝臓学会認定施設
● 日本超音波医学会認定超音波専門医研修基幹施設
● 日本臨床腫瘍学会認定研修施設
● 日本膵臓学会認定指導医制度 指導施設
● 日本胆道学会認定指導医制度 指導施設
● 日本臨床細胞学会認定施設
スタッフ紹介
-

副院長 部長
大川 和良
-

副部長
重川 稔
-

副部長
中堀 輔
| 職 名 | 氏 名 | 専門分野 | 認定医/専門医/指導医 |
|---|---|---|---|
| 副院長 部長 |
大川 和良 | 肝・胆・膵 | 日本内科学会認定内科医・指導医 日本消化器病学会専門医・指導医 日本肝臓学会専門医・指導医 日本消化器内視鏡学会専門医 日本超音波医学会専門医 日本膵臓学会指導医 |
| 副部長 | 重川 稔 | 肝・胆・膵 | 日本内科学会認定内科医・総合内科専門医・指導医 日本消化器病学会専門医・指導医 日本消化器内視鏡学会専門医・指導医 日本膵臓学会指導医 日本胆道学会指導医 日本がん治療認定医機構がん治療認定医 |
| 副部長 | 中堀 輔 | 肝臓 | 日本内科学会総合内科専門医 日本消化器病学会専門医・指導医 日本消化器内視鏡学会専門医・指導医 日本肝臓学会専門医・指導医 日本臨床腫瘍学会がん薬物療法専門医・指導医 日本がん治療認定医機構がん治療認定医 |
| 副部長 | 向井 香織 | 肝臓 | 日本内科学会総合内科専門医 日本肝臓学会専門医 日本消化器病学会専門医 日本消化器内視鏡学会専門医 |
| 副部長 | 髙田 良司 | 胆・膵 | 日本内科学会総合内科専門医 日本消化器病学会専門医・指導医 日本消化器内視鏡学会専門医・指導医 日本がん治療認定医機構がん治療認定医 日本膵臓学会認定指導医 日本胆道学会認定指導医 |
| 副部長 | 甲斐 優吾 | 胆・膵 | 日本内科学会総合内科専門医 日本消化器病学会専門医・指導医 日本消化器内視鏡学会専門医・指導医 日本肝臓学会専門医・指導医 日本がん治療認定医機構がん治療認定医 日本膵臓学会認定指導医 日本胆道学会認定指導医 |
| 副部長 | 占部 真貴子 | 胆・膵 | 日本内科学会認定内科医・総合内科専門医 日本消化器病学会専門医・指導医 日本消化器内視鏡学会専門医・指導医 日本肝臓学会専門医 日本がん治療認定医機構がん治療認定医 日本胆道学会認定指導医 遺伝性腫瘍専門医 緩和ケア研修会 修了 |
| 副部長 | 村田 淳 | 胆・膵 | 日本内科学会内科認定医・指導医 日本消化器病学会消化器病専門医・指導医 日本消化器内視鏡学会消化器内視鏡専門医・指導医 日本肝臓学会肝臓専門医 日本がん治療認定医機構がん治療認定医 難病指定医 緩和ケア研修会 修了 |
| 医員 | 関谷 圭泰 | 肝・胆・膵 | 日本内科学会内科専門医 緩和ケア研修会 修了 |
| レジデント | 木ノ本 卓己 | ||
| レジデント | 増本 貴紀 | ||
| レジデント | 瀧山 浩希 | ||
| レジデント | 宮永 卓 |
![]()
外来診療表
| 診察室 | 月 | 火 | 水 | 木 | 金 | |||||
|---|---|---|---|---|---|---|---|---|---|---|
| AM | PM | AM | PM | AM | PM | AM | PM | AM | PM | |
| 2 | 木ノ本 (肝胆膵) |
|||||||||
| 4 | ||||||||||
| 10 | 中堀 (肝) |
甲斐 (膵胆) |
大川 (肝) |
甲斐 (膵胆) |
大川 (肝) |
|||||
| 11 | 関谷 (肝膵胆) |
占部 (膵胆) |
高田 (膵胆) |
増本 (肝膵胆) |
高田 (膵胆) |
|||||
| 12 | 村田 (膵胆) |
村田 (膵胆) |
占部 (膵胆) |
|||||||
| 17 | 向井香 (肝) |
重川 (膵胆) |
向井香 (肝) |
重川 (膵胆) |
中堀 (肝) |
|||||
| 50 | 上原 (膵胆) |
|||||||||
☆は非常勤医師です
![]()











